Перейти к:
Прогностическая значимость минимальной остаточной болезни перед трансплантацией аллогенных гемопоэтических стволовых клеток у больных острыми лейкозами
https://doi.org/10.35754/0234-5730-2021-66-4-539-555
Аннотация
Введение. Одной из основных причин неудач трансплантации аллогенных гемопоэтических стволовых клеток (аллоТГСК) при острых лейкозах является рецидив заболевания. Минимальная остаточная болезнь (МОБ), определяемая с помощью многоцветной проточной цитометрии (МПЦ), используется для выявления больных с высоким риском развития рецидива.
Цель — изучить прогностическую значимость предтрансплантационного МОБ-статуса, а также влияния вида донора и интенсивности кондиционирования на долгосрочныерезультаты алло-ТГСК МОБ-позитивных больных.
Больные и методы. В исследование включены 107 больных острым миелоидным лейкозом (ОМЛ) и 63 больных острым лимфобластным лейкозом (ОЛЛ), которым была выполнена алло-ТГСК. У всех больных была достигнута полная морфологическая ремиссия перед алло-ТГСК. В первой полной ремиссии (ПР) на момент трансплантации находились 91 больной ОМЛ и 37 больных ОЛЛ, во второй и более ПР — 16 и 26 больных соответственно. Медиана наблюдения составила 18 (1,5–48,0) мес. для ОМЛ и 14 (1,8–60,1) мес. для ОЛЛ. Иммунофенотипическое исследование выполнено в образцах костного мозга перед алло-ТГСК. МОБ выявляли с помощью сочетания метода «пустых мест» и поиска клеток с лейкоз-ассоциированным иммунофенотипом.
Результаты. Статус заболевания на момент трансплантации и наличие МОБ перед алло-ТГСК явились независимыми факторами, влиявшими на вероятность развития рецидива (статус заболевания: относительный риск (ОР) = 2,911, 95 % доверительный интервал (ДИ): 1,328–6,379; МОБ перед алло-ТГСК: ОР = 7,667, 95 % ДИ: 3,606–16,304) и посттрансплантационной летальности (статус заболевания: ОР = 2,911, 95 % ДИ: 1,328–6,379; МОБ перед алло-ТГСК: ОР = 7,667, 95 % ДИ: 3,606–16,304). В однофакторном анализе безрецидивная выживаемость МОБпозитивных больных, находившихся в первой ПР заболевания, была хуже, чем у МОБ-негативных (ОМЛ: 23 % против 57 %, р < 0,0001, ОЛЛ: 34 % против 61,7 %, р = 0,0484), а вероятность развития рецидива у МОБ-позитивных больных была выше (ОМЛ: 75 % против 12 %, р < 0,0001, ОЛЛ: 57 % против 7 %, р = 0,0072). Для больных во 2-й и 3-й ремиссии заболевания предтрансплантационный МОБ-статус был прогностически незначим.
Заключение. Определение МОБ у больных острыми лейкозами, находящимися в первой ПР перед алло-ТГСК, необходимо для стратификации риска и выявления больных, которые будут нуждаться в проведении профилактической посттрансплантационной терапии с целью предотвращения рецидива заболевания.
Ключевые слова
Для цитирования:
Конова З.В., Паровичникова Е.Н., Гальцева И.В., Дроков М.Ю., Давыдова Ю.О., Капранов Н.М., Васильева В.А., Кузьмина Л.А., Савченко В.Г. Прогностическая значимость минимальной остаточной болезни перед трансплантацией аллогенных гемопоэтических стволовых клеток у больных острыми лейкозами. Гематология и трансфузиология. 2021;66(4):539-555. https://doi.org/10.35754/0234-5730-2021-66-4-539-555
For citation:
Konova Z.V., Parovichnikova E.N., Galtseva I.V., Drokov M.Yu., Davydova Yu.O., Kapranov N.M., Vasilyeva V.A., Kuzmina L.A., Savchenko V.G. Prognostic value of minimal residual disease before allogeneic hematopoietic stem cell transplantation in patients with acute leukemia. Russian journal of hematology and transfusiology. 2021;66(4):539-555. (In Russ.) https://doi.org/10.35754/0234-5730-2021-66-4-539-555
Введение
Определение минимальной остаточной болезни (МОБ) на разных этапах лечения больных острыми лейкозами используется для определения эффективности терапии и может являться основанием для изменения терапевтической тактики [1],[2],[3],[4],[5]. В критерии ответа на проведенное лечение при острых миелоидных лейкозах (ОМЛ) эксперты European LeukemiaNet (ELN) [6] внесли понятие «МОБ-негативная полная ремиссия». Определение МОБ может выполняться разными методами, в частности, с помощью многоцветной проточной цитометрии (МПЦ) [3],[7],[8],[9]. Ключевым фактором при прогнозировании и принятии терапевтических решений у больных ОМЛ является группа цитогенетического риска, устанавливаемая в соответствии с критериями ELN [6]. Независимым прогностическим фактором является и обнаружение минимальной остаточной популяции опухолевых клеток (МОБ-позитивный статус) в период полной ремиссии. Показатели МОБ используют для окончательной стратификации больных на группы риска и принятия решения о модификации терапии [10].
Генетическое и иммунофенотипическое разнообразие ОМЛ представляет собой серьезную проблему для проведения мониторинга МОБ в повседневной клинической практике [10]. В настоящее время для оценки МОБ применяются МПЦ и полимеразная цепная реакция (ПЦР), секвенирование нового поколения [11],[12]. Универсальным методом, применимым у 90 % больных ОМЛ, является МПЦ [12],[13],[14]. Оценка МОБ в постиндукционной фазе лечения является инструментом, который можно использовать для выявления больных с неблагоприятным прогнозом, основанном на МОБ-позитивном статусе, среди больных ОМЛ из группы благоприятного цитогенетического риска [6]. Таким больным показано выполнение трансплантации аллогенных гемопоэтических стволовых клеток крови (алло-ТГСК) при достижении первой морфологической ремиссии. Исследователи из Национального исследовательского института рака Великобритании провели проспективную оценку прогностической значимости МОБ, определяемой методом МПЦ, после первого и второго курсов индукционной химиотерапии [15]. Больные, которые достигли морфологической ремиссии после индукционной химиотерапии, были разделены на группы c МОБ-позитивным (МОБ+ ) и МОБ-негативным (МОБ– ) статусами, при этом МОБ+ статус после второго курса химиотерапии оказался крайне неблагоприятным прогностическим фактором, влиявшим на общую выживаемость (ОВ). Пятилетняя ОВ больных из благоприятной и промежуточных групп цитогенетического риска с МОБ+ статусом составила 44 % против 63 % для МОБ- группы больных (p < 0,001). Поскольку число МОБ+ больных, которым была выполнена алло-ТГСК, было небольшим, авторы не смогли доказать необходимость выполнения трансплантации для данной группы больных, и с этой целью в настоящее время продолжается рандомизированное исследование III фазы [15].
В проспективное исследование [16] прогностической ценности МОБ, определяемой методом МПЦ, после первого и второго курсов индукционной химиотерапии в анализ были включены 85 больных. Показано, что больные, которые достигли МОБ-негативного статуса после первого индукционного курса, имели лучшие показатели двухлетней безрецидивной выживаемости (БРВ) (96 % против 38 %, p < 0,0001), а также более низкую вероятность развития рецидива (ВРР) заболевания (9 % против 60 %, p < 0,0001). Увеличение интенсивности второго индукционного курса (использование «FLARIDA» вместо «7+3») не привело к увеличению вероятности достижения МОБ-негативности. В случае персистирования МОБ после первого и второго индукционных курсов было рекомендовано выполнять алло-ТГСК [16].
Для больных ОМЛ из групп промежуточного и неблагоприятного риска алло-ТГСК является стандартным подходом к лечению. Появляется все больше доказательств, подтверждающих, что при ОМЛ оценка МОБ перед трансплантацией может использоваться для стратификации риска при алло-ТГСК [17],[18],[19],[20],[21].
При остром лимфобластном лейкозе (ОЛЛ) персистирующая МОБ, независимо от факторов риска, выявляемых в дебюте заболевания, является наиболее важным неблагоприятным прогностическим фактором [22],[23],[24]. Обнаружение МОБ с помощью МПЦ или молекулярных методов в постиндукционной фазе лечения при Ph-негативном ОЛЛ признано единственным общепринятым фактором риска и считается показанием для выполнения алло-ТГСК [25].
Отрицательное влияние МОБ+ статуса на БРВ может быть частично преодолено с помощью алло-ТГСК, что подтверждается результатами исследований международных групп GMALL и GRALL [23],[24],[26]. В объединенном анализе исследований GMALL 06/99 и 07/03, сфокусированных на проспективном мониторинге МОБ с помощью ПЦР (перестройка генов Т-клеточного рецептора и иммуноглобулинов), было показано, что у больных с персистирующей МОБ > 10 4, которым была выполнена алло-ТГСК, вероятность 5-летней БРВ значимо выше, чем у больных, которым проводилась только химиотерапия (50 % против 16 %, p = 0,004) [24]. Аналогичные результаты были сообщены объединенной группой исследователей из Франции, Бельгии иШвейцарии: в исследованиях GRAALL-2003 и GRAALL-2005 было показано, что выполнение аллоТГСК улучшало БРВ у больных с постиндукционным МОБ+ статусом. Напротив, у МОБ-негативных больных выполнение алло-ТГСК не влияло на БРВ [26].
Оценка МОБ используется для определения терапевтической тактики и методов лечения ОЛЛ у детей в течение последних двух десятилетий [27]. Полученный в педиатрической практике опыт применяется для лечения ОЛЛ и ОМЛ у взрослых больных. Внедрение систематического мониторинга МОБ может привести к возможности деэскалации лечения у больных из группы промежуточного молекулярно-генетического риска, в случае быстрого достижения МОБ– статуса. С другой стороны, имеются доказательства того, что больные, у которых персистирует МОБ после первого и второго курсов индукционной химиотерапии, должны рассматриваться в качестве кандидатов для выполнения алло-ТГСК. Однако имеются данные о независимом влиянии предтрансплантационного МОБ-статуса на результаты алло-ТГСК. Доступность и прогнозирующие возможности МОБ открывают перспективы для превентивных методов лечения: эрадикации МОБ до трансплантации или поддерживающей терапии после трансплантации при ОМЛ и ОЛЛ.
Цель исследования — изучение прогностической значимости предтрансплантационного МОБ-статуса, а также влияния вида донора и интенсивности кондиционирования на долгосрочные результаты аллоТГСК МОБ-позитивных больных.
Материалы и методы
Больные
Всего в исследование было включено 170 больных: 107 больных ОМЛ и 63 больных ОЛЛ, которым была выполнена алло-ТГСК в ФГБУ «НМИЦ гематологии» в период с сентября 2015 г. по июнь 2020 г. Характеристики больных приведены в таблице 1. У всех больных перед алло-ТГСК была достигнута полная морфологическая ремиссия. В дебюте заболевания необходимый спектр исследований был выполнен 71 больному ОМЛ, что позволило разделить больных на группы риска согласно критериям ELN [6]: 13 больных были из группы благоприятного риска (2 больных с мутацией в гене CEBPa, у 2 больных выявлялась inv(16), у 4 больных в дебюте определялась мутация в гене NPM1, у 5 больных — t(8;21)), 33 больных — из группы промежуточного риска (28 больных с нормальным кариотипом или цитогенетическими аномалиями, не относящимися к благоприятным или неблагоприятным, 4 больных с мутациями в гене NPM1+FLT3-ITDHIGH, у 1 больного в дебюте выявлялась мутация FLT3-ITD с низкой аллельной нагрузкой), 25 больных — из группы неблагоприятного риска (у 7 больных определялась мутация FLT3-ITDHIGH, у 5 больных в дебюте был комплексный кариотип, у 1 больного — мутация в гене TP53, у 1 — t(9;22), у 7 больных определялись -5, -7 или -17, у 3 выявлялась реаранжировка в гене MLL, у 1 больного — мутация в гене EVI1). В первой полной ремиссии (ПР) на момент трансплантации находились 91 больной ОМЛ и 37 больных ОЛЛ, во второй и более ПР — 16 и 26 больных соответственно. Медиана наблюдения за больными составила 18 (1,5–48) мес. для ОМЛ и 14 (1,8–60,1) мес. для ОЛЛ. Включение больных в исследование проводили после подписания ими информированного согласия.
Таблица 1. Характеристика больных острыми лейкозами в зависимости от предтрансплантационного МОБ-статуса
Table 1. Characteristics of patients with acute leukemia, depending on the pre-transplant MRD status
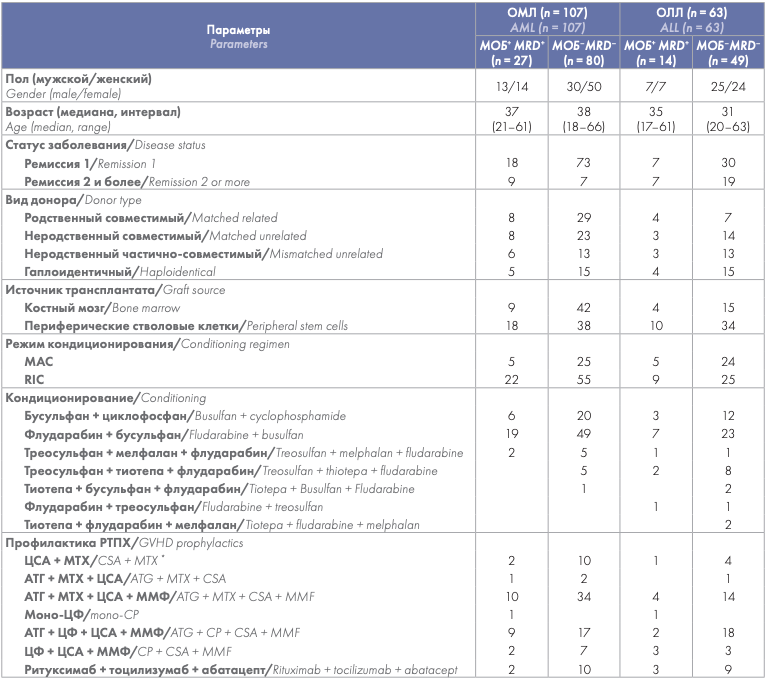
Примечание: ОМЛ — острый миелоидный лейкоз, ОЛЛ — острый лимфобластный лейкоз, МОБ — минимальная остаточная болезнь, МАС — миелоаблативный режим кондиционирования, RIC — кондиционирование в режиме пониженной интенсивности, ЦСА — циклоспорин А, МТХ — метотрексат, ЦФ — циклофосфамид, АТГ — антитимоцитарный глобулин, ММФ — микофенолата мофетил, РТПХ — реакция «трансплантат против хозяина».
Note: AML — acute myeloid leukemia, ALL — acute lymphoblastic leukemia, MRD — minimal residual disease, MAC — myeloablative conditioning, RIC — reduced intensity conditioning, CSA — cyclosporin A, MTX — methotrexate, CP — cyclophosphamide, ATG — antithymocyte globulin, MMF — mycophenolate mofetil, GVHD — graft versus host disease.
Алло-ТГСК была выполнена от родственных HLAидентичных доноров 37 больным ОМЛ и 11 больным ОЛЛ, от неродственных полностью совместимых доноров 31 больному ОМЛ и 17 больным ОЛЛ, от неродственных частично совместимых (1–2 различия) — 19 больным ОМЛ и 16 больным ОЛЛ, для 20 больных ОМЛ и 19 больных ОЛЛ доноры были гаплоидентичны. С целью уменьшения вероятности развития реакции «трансплантат против хозяина» (РТПХ) при трансплантации от гаплоидентичного донора у 12 больных ОМЛ и 12 больных ОЛЛ проводилась ex vivo деплеция αβ-Т-лимфоцитов, в прочих случаях проводилась in vivo деплеция Т-лимфоцитов с помощью циклофосфамида. В качестве источника трансплантата у 51 больного ОМЛ и 19 больных ОЛЛ использовали костный мозг, медиана клеточности составляла 3 × 10 8 миелокариоцитов (от 2 × 10 8 до 5,3 × 10 8 миелокариоцитов/кг массы тела больного), для 56 больных ОМЛ и 44 больных ОЛЛ источником трансплантата послужили периферические стволовые клетки (медиана количества CD34+ клеток составила 5 × 10 6/кг массы тела).
В качестве предтрансплантационной подготовки использовали кондиционирование в режиме пониженной интенсивности (reduced intensity conditioning, RIC) (у 77 больных ОМЛ и 34 больных ОЛЛ) и миелоаблативный режим кондиционирования (myeloablative conditioning, MAC) (у 30 больных ОМЛ и 29 больных ОЛЛ). MAC включали в себя либо бусульфан 12 мг/кг, либо тиотепа 10 мг/кг.
Детекция МОБ методом МПЦ
Перед началом кондиционирования всем больным выполняли исследование МОБ методом МПЦ. Материалом для исследования служил аспират костного мозга объемом 0,5–1 мл с антикоагулянтом этилендиаминтетраацетатом калия трехзамещенным. Пробоподготовку для детекции МОБ при ОМЛ и В-ОЛЛ проводили по схеме «лизис — отмывка — окраска — отмывка». Лизис эритроцитов осуществляли с помощью раствора Pharm Lyse (BD Biosciences, США), содержащего хлорид аммония. После отмывки от лизирующего раствора определяли клеточность полученной суспензии с помощью гематологического анализатора Abacus Junior 30 (Diatron, Венгрия). Для окрашивания в каждую пробирку отбирали 2 млн ядросодержащих клеток. Если клеточность образца была недостаточной, то для анализа брали максимально возможное количество клеток, разделяя весь образец на необходимое число пробирок. После этого добавляли моноклональные антитела (табл. 2) согласно рекомендациям производителей, инкубировали в темноте при комнатной температуре в течение 20 мин. Далее после отмывки от несвязавшихся антител проводили анализ клеточной взвеси на 6-цветном проточном цитометре BD FACSCanto II (BD Biosciences, США).
Таблица 2. Комбинации моноклональных антител, применявшиеся для анализа МОБ
Table 2. Combinations of monoclonal antibodies used for MRD analysis
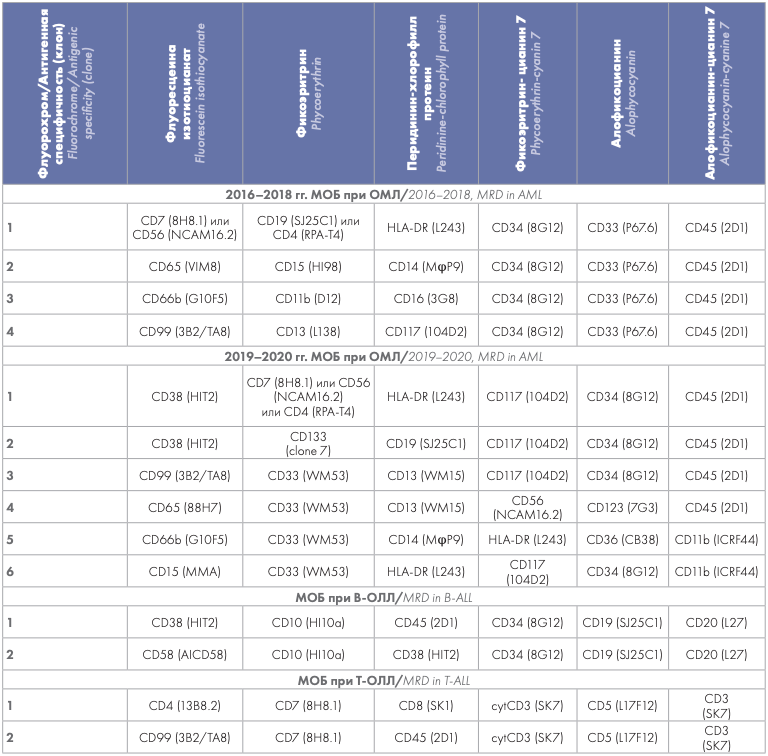
Для детекции МОБ при Т-ОЛЛ исследовали экспрессию цитоплазматического CD3, поэтому пробоподготовка отличалась: сначала к 100 мкл образца КМ добавляли антитела для поверхностного окрашивания (табл. 2), после инкубирования при комнатной температуре в течение 20 мин в темноте добавляли фиксирующий лизирующий раствор BD FACS lysing solution (BD Biosciences, США). Проводили пермеабилизацию клеток с помощью набора BD IntraSure Kit (BD Biosciences, США) с последующим добавлением антитела против CD3 для цитоплазматического окрашивания. Панели моноклональных антител, применявшихся для анализа МОБ при ОМЛ и анализа МОБ при В-клеточном и Т-клеточном вариантах ОЛЛ, представлены в таблице 2.
Гейтирование проводили с помощью программного обеспечения BD FACSDiva Software version 6.1.3. МОБ выявляли с помощью комбинации метода «пустых мест» и поиска клеток с лейкоз-ассоциированным иммунофенотипом (если он был изучен в лаборатории в дебюте заболевания). Метод «пустых мест» заключается в поиске клеток с аберрантным сочетанием антигенов, не встречающимся в норме. Нормальные паттерны экспрессии антигенов на клетках изучали на когорте здоровых доноров костного мозга, используя те же наборы моноклональных антител, что и для анализа МОБ. Результат исследования МОБ считали положительным, если выявлялся кластер клеток (не менее 20 клеток) с сочетанием экспрессии нескольких антигенов, не встречающихся у здоровых доноров. Долю клеток с аберрантным иммунофенотипом определяли по отношению ко всем клеткам костного мозга, исключая дебрис по показателям прямого и бокового светорассеяния. Результат исследования МОБ считали отрицательным, если кластер клеток с аберрантным иммунофенотипом обнаружить не удавалось. Количество анализируемых событий варьировало от 200 000 до 1 000 000 (в зависимости от клеточности образца), что позволяло достичь чувствительности анализа 10–4–2 × 10–5 (0,01–0,002 %).
Статистический анализ. ОВ, БРВ и ВРР заболевания рассчитывали по методу Каплана — Майера. Больные, находившиеся в состоянии ремиссии на момент анализа данных, были цензурированы 21.10.2020. Сравнение показателей выживаемости в группах выполняли при помощи log-rank теста. Статистический анализ данных проводили с использованием SPSS ver. 23. (IBM, Chicago, Ill., США). Для оценки влияния различных независимыхфакторов наВРР/смерти от любых причин была использована модель пропорциональных рисков Кокса. В модель были включены следующие факторы: статус заболевания, вид алло-ТГСК, вид кондиционирования, источник трансплантата, предтрансплантационный МОБ-статус, возраст. Статистически значимыми считали различия при p < 0,05.
Результаты
Проанализировано влияние МОБ-статуса на долгосрочные результаты алло-ТГСК для больных в первой ПР и в группе 2–3-й ремиссии. В первой ПР на момент выполнения алло-ТГСК был 91 больной ОМЛ. МОБпозитивный статус был установлен для 18 больных (19,8 %), и на разных сроках после алло-ТГСК у 11 из них был выявлен рецидив заболевания (61,1 %). Перед алло-ТГСК у 73 больных был МОБ-негативный статус, у 6 (8,2 %) из них впоследствии был констатирован рецидив заболевания. ОВ и БРВ больных ОМЛ в первой ПР заболевания с МОБ+ статусом была меньше, чем с МОБ– статусом (ОВ — 21,6 % против 60,4 %, р = 0,0006; БРВ — 23 % против 57 %, р < 0,0001) (рис. 1 А, В), а ВРР у больных ОМЛ с МОБ+ статусом была выше, чем с МОБ– статусом (75 % против 12 %, р < 0,0001) (рис. 1 Д).
В исследование были включены 16 больных ОМЛ во второй и третьей ремиссии заболевания. На момент выполнения алло-ТГСК у 7 (43,8 %) был МОБ+ статус, впоследствии рецидив был констатирован у 2 (28,6 %) из них. У 9 (56,3 %) больных был МОБ– статус, после алло-ТГСК рецидив был выявлен у 2 (22,2 %) из них. В данной группе больных МОБ-позитивный статус перед алло-ТГСК не оказал значимого влияния на результаты алло-ТГСК. Не выявлено значимых различий ни в ОВ (35,5 % против 71,4 %, р = 0,4539) (рис. 1 Б), ни в БРВ (55 % против 53,6 %, р = 0,9461) (рис. 1 Г), ни в ВРР (28,6 % против 35,7 %, р = 0,8706) (рис. 1 Е).
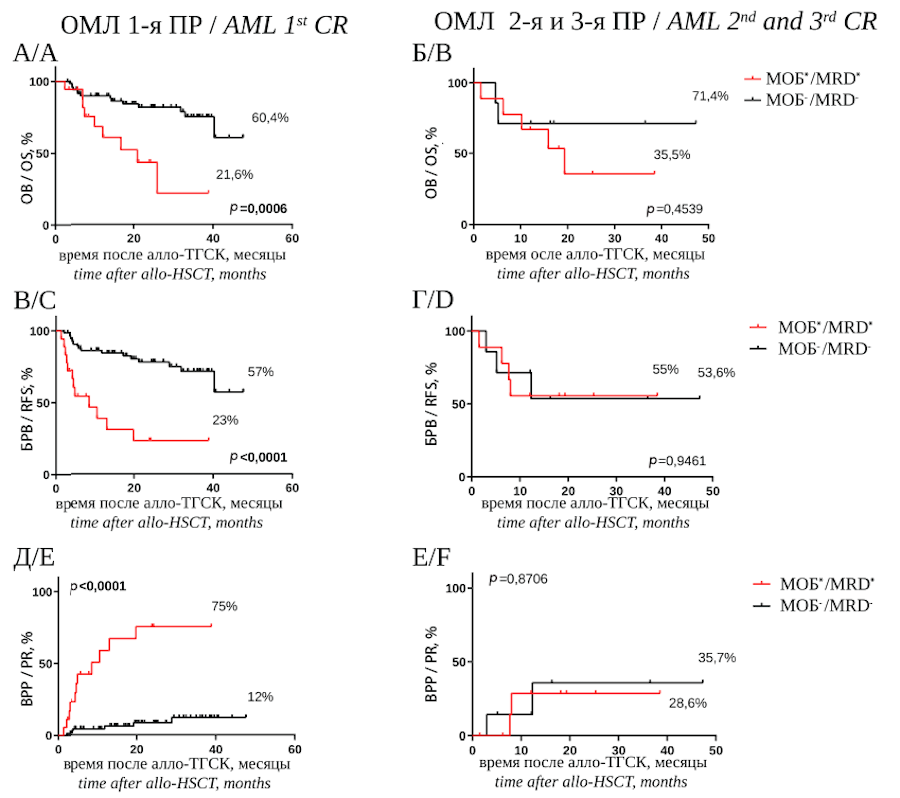
Рисунок 1. ОВ больных ОМЛ в первой ПР (А) и в группе второй и третьей ремиссии (Б) (красная кривая — больные с МОБ-позитивным статусом перед алло-ТГСК, черная кривая — больные с МОБ-негативным статусом перед алло-ТГСК). БРВ больных ОМЛ в первой ПР (В) и в группе второй и третьей ремиссии (Г). ВРР после алло-ТГСК, в зависимости от предтрансплантационного МОБ-статуса в первой ПР (Д) и в группе второй и третьей ремиссии (Е)
Figure 1. OS of AML patients in the first CR (A) and in the group of second and third remissions (B) (red curve — patients with MRD-positive status before allo-HSCT, black curve — patients with MRD-negative status before allo-HSCT). Relapse-free survival of AML patients in the first CR (C) and in the group of second and third remission (D). The probability of relapse after allo-HSCT, depending on the pre-transplantation MRD status in the first CR (E) and in the group of second and third remission (F)
Были проанализированы результаты алло-ТГСК в зависимостигруппыриска ELN ивлияниепредтрансплантационного МОБ-статуса у больных ОМЛ, находившихся в первой ПР из разных групп риска по ELN [6] (рис. 2). Группу благоприятного риска составили 13 больных с МОБ-негативным статусом перед аллоТГСК. Из группы промежуточного риска 17 больных были c МОБ– статусом, 6 — с МОБ+ статусом. Группа неблагоприятного риска состояла из 25 больных, из них 9 больных были МОБ+ и 16 больных — МОБ– . На момент анализа все больные из группы благоприятного риска живы и находятся в ремиссии заболевания. ОВ больных с МОБ+ статусом из группы промежуточного риска была значимо хуже, чем в остальных группах (20 %, р = 0,0002) (рис. 3 А).
БРВ была меньше (20 % и 18,5 %, р < 0,0001) (рис. 3Б), а ВРР выше (80 % и 81,5 %, р < 0,0001) (рис. 3В) у больных с МОБ+ статусом из групп промежуточного и неблагоприятного риска.
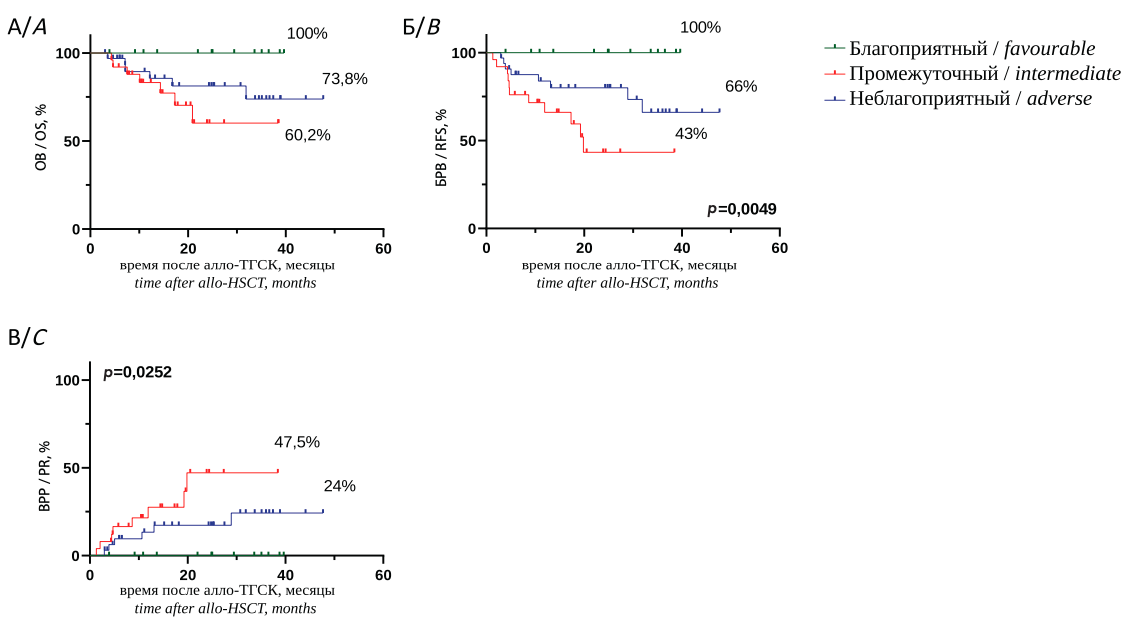
Рисунок 2. ОВ (А) и БРВ (Б) больных ОМЛ в первой ПР из разных групп риска по ELN (зеленая кривая — больные из благоприятной группы риска, красная кривая — больные из неблагоприятной группы риска, синяя кривая — больные из промежуточной группы риска). ВРР после алло-ТГСК, в зависимости от групп риска по ELN (В)
Figure 2. OS (A) and relapse-free survival (B) of AML patients in first CR in different ELN risk groups (green curve — patients from a favorable risk group, red curve — patients from an unfavorable risk group, blue curve — patients from an intermediate risk group). The probability of relapse after allo-HSCT, depending on the ELN risk groups (C)

Рисунок 3. ОВ (А) и БРВ (Б) больных ОМЛ в первой ПР из разных групп риска по ELN (зеленая кривая — больные из благоприятной группы риска (все больные были МОБ-негативны перед алло-ТГСК), красная кривая — больные с МОБ-позитивным статусом перед алло-ТГСК из неблагоприятной группы риска, оранжевая кривая — больные с МОБ-негативным статусом из неблагоприятной группы, фиолетовая кривая — больные с МОБ-позитивным статусом из промежуточной группы риска, синяя кривая — больные с МОБ-негативным статусом перед алло-ТГСК из промежуточной группы риска). ВРР после алло-ТГСК, в зависимости от предтрансплантационного МОБ-статуса и групп риска по ELN (В)
Figure 3. OS (A) and relapse-free survival (B) of AML patients in first CR in different ELN risk groups (green curve — patients from the favorable risk group (all patients were MRDnegative before allo-HSCT), red curve — patients with MRD-positive status before allo-HSCT from an unfavorable risk group, orange curve — patients with MRD-negative status from an unfavorable group, purple curve — patients with MRD-positive status from an intermediate risk group, blue curve — patients with MRD-negative status before allo-HSCT from an intermediate group risk). Probability of a relapse after allo-HSCT, depending on the pre-transplant MRD status and ELN risk groups (C)
На момент выполнения алло-ТГСК из 63 больных ОЛЛ 37 были в первой ПР заболевания и 26 больных — во второй или третьей ремиссии. МОБ+ статус был установлен у 7 (18,9 %) больных ОЛЛ в первой ПР и у 7 (26,9 %) из группы 2-й и 3-й ремиссии. ОВ МОБпозитивных больных ОЛЛ достоверно не отличалась от ОВ МОБ-негативных больных ОЛЛ как среди больных, которым была выполнена алло-ТГСК в первой ПР заболевания (33,3 % против 61,6 %, р = 0,6074) (рис. 4 А), так и среди больных во 2-й и 3-й ремиссии (21,4 % против 33,5 %, р = 0,1638) (рис. 4 Б). Выявлены значимые различия в БРВ между больными в первой ПР с МОБ+ и МОБ– статусом в предтрансплантационном периоде: 34 % против 61,7 %, р = 0,0441 (рис. 4 В). Сопоставимые данные были получены при анализе БРВ в группе больных ОЛЛ во второй и третьей ремиссии (14 % против 50 %, р = 0,1141), однако эти различия были статистически незначимы (рис. 4 Г). ВРР была значимо выше у больных с МОБ-позитивным статусом в первой ПР по сравнению с МОБ-негативными больными (соответственно, 57 % против 7 %, р < 0,0001) (рис. 4 Д). При сравнении ВРР между больными с МОБ+ и МОБ– статусом во второй и третьей ремиссии ОЛЛ не выявлено значимых различий (82 % против 43 %, р = 0,1056) (рис. 4 Е).
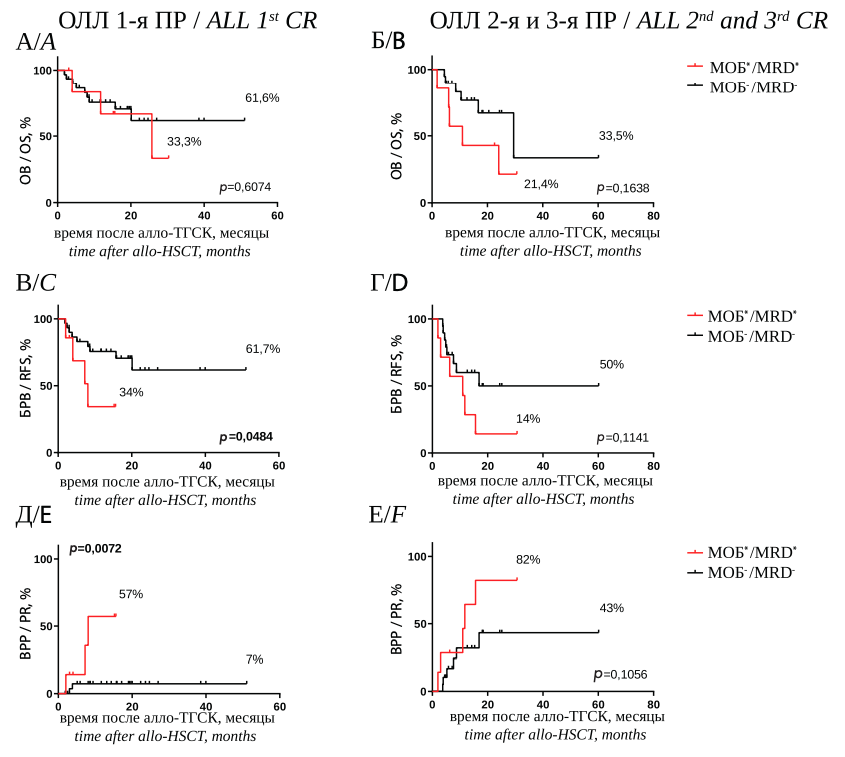
Рисунок 4. ОВ больных ОЛЛ в первой ПР (А) и в группе второй и третьей ремиссии (Б) (красная кривая — больные с МОБ-позитивным статусом перед алло-ТГСК, черная кривая — больные с МОБ-негативным статусом перед алло-ТГСК). БРВ больных ОЛЛ в первой ПР (В) и в группе второй и третьей ремиссии (Г). ВРР после алло-ТГСК, в зависимости от предтрансплантационного МОБ-статуса в первой ПР (Д) и в группе второй и третьей ремиссии (Е)
Figure 4. OS of ALL patients in the first CR (A) and in the group of second and third remissions (B) (red curve — patients with MRD-positive status before allo-HSCT, black curve — patients with MRD-negative status before allo-HSCT). Relapse-free survival of ALL patients in the first CR (C) and in the group of second and third remission (D). The probability of relapse after allo-HSCT, depending on the pre-transplantation MRD status in the first CR (E) and in the group of second and third remission (F)
Учитывая полученные данные о негативном влиянии МОБ+ предтрансплантационного статуса, было оценено влияние других независимыхфакторов наВРРи смерти от любых причин для всех 170 больных. Статус заболевания намомент алло-ТГСКи наличиеМОБперед аллоТГСК явились независимыми факторами, влиявшими на ВРР (статус заболевания: относительный риск (ОР) = 2,911, 95 % ДИ: 1,328–6,379); МОБ перед алло-ТГСК: ОР = 7,667, 95 % ДИ: 3,606–16,304) и на посттрансплантационную летальность (статус заболевания: ОР = 2,911, 95 % ДИ: 1,328–6,379; МОБ перед алло-ТГСК: ОР = 7,667, 95 % ДИ: 3,606–16,304) (табл. 3 и 4).
Таблица 3. Влияние различных независимых факторов на ВРР
Table 3. Impact of various independent factors on the likelihood of recurrence
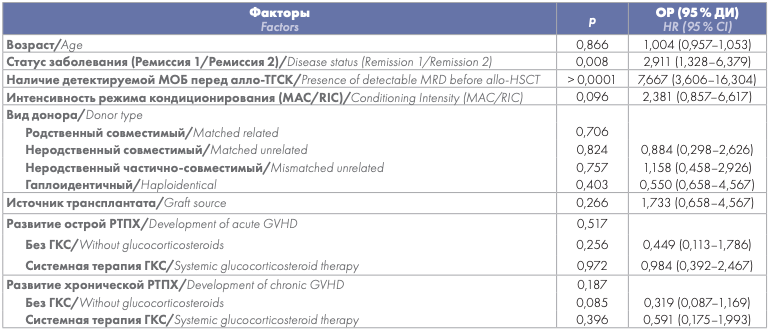
Примечание: ОР — относительный риск, ДИ — доверительный интервал, МОБ — минимальная остаточная болезнь, алло-ТГСК — трансплантация аллогенных гемопоэтических стволовых клеток, МАС — миелоаблативный режим кондиционирования, RIC — кондиционирование в режиме пониженной интенсивности, ГКС — глюкокортикостероиды, РТПХ — реакция «трансплантат против хозяина».
Note: HR — hazard ratio, CI — confidence interval, MRD — minimal residual disease, allo-HSCT — allogeneic hematopoietic stem cell transplantation, MAC — myeloablative conditioning, RIC — reduced intensity conditioning, GVHD — graft-versus-host-disease.
Таблица 4. Влияние различных независимых факторов на вероятность смерти от любых причин
Table 4. Impact of various independent factors on the probability of death from any cause

Примечание: ОР — относительный риск, ДИ — доверительный интервал, МОБ — минимальная остаточная болезнь, алло-ТГСК — трансплантация аллогенных гемопоэтических стволовых клеток, МАС — миелоаблативный режим кондиционирования, RIC — кондиционирование в режиме пониженной интенсивности, ГКС — глюкокортикостероиды, РТПХ — реакция «трансплантат против хозяина».
Note: HR — hazard ratio, CI — confidence interval, MRD — minimal residual disease, allo-HSCT — allogeneic hematopoietic stem cell transplantation, MAC — myeloablative conditioning, RIC — reduced intensity conditioning, GVHD — graft-versus-host-disease.
Одной из целей исследования явилось определение влияния интенсивности режима кондиционирования на долгосрочные результаты алло-ТГСК у больных с МОБ+ и МОБ– статусом. Больные, у которых перед алло-ТГСК была достигнута первая ПР и вторая или третья ремиссия, были разделены еще на 4 группы, учитывая интенсивность режима кондиционирования: 1-я — МОБ-позитивные больные, которым было выполнено кондиционирование в режиме МАС (МАС МОБ+ ); 2-я — МОБ-негативные больные, которым выполнен MAC (МАС МОБ– ); 3-я — МОБ-позитивные больные, которым в качестве предтрансплантационной подготовки использовалось кондиционирование в режиме RIC (RIC МОБ+ ); 4-я — МОБ-негативные больные, которым выполнен режим RIC (RIC МОБ– ).
Использование MAC негативно повлияло на ОВ больных ОМЛ, у которых перед алло-ТГСК была достигнута первая ПР (МАС МОБ+ 0 % против МАС МОБ– 76,6 % против RIC МОБ+ 32,5 % против RIC МОБ– 56,2 %). У 5 больных ОМЛ, у которых перед алло-ТГСК была первая ПР и которые составили группу МАС МОБ+, впоследствии был выявлен рецидив заболевания. ВРР у МОБ+ больных, у которых в качестве предтрансплантационной подготовки использовался режим RIC, составила 66 %, ВРР у МОБ-негативных больных при использовании MAC и RIC составила 17,4 и 9,9 % соответственно.
В группе ОМЛ во 2-йи 3-й ремиссии перед алло-ТГСК оценить влияние режима кондиционирования не представляется возможным, поскольку у 15 из 16 больных в данной группе был использован режим кондиционирования пониженной интенсивности.
Среди больных ОЛЛ, у которых перед алло-ТГСК была подтверждена первая ПР, ОВ и БРВ в группе MAC МОБ+ составили 50 и 33 %, а в группе RIC МОБ+ — 33,3 и 33 %. У больных ОЛЛ в группе МОБ– ОВ составила 54 %, БРВ также 54 % при MAC, при RIC ОВ была 69,8 % и БРВ — 69,8 %. В свою очередь ВРР была достоверно больше у МОБ-позитивных больных ОЛЛ при использовании, как МАС, так и RIC: 66,7 и 50 % соответственно, по сравнению с МОБ-негативными (р = 0,0091). На ОВ, БРВ и ВРР больных ОЛЛ во второй третьей ремиссии заболевания интенсивность режима кондиционирования не влияла (табл. 5).
Таблица 5. Влияние интенсивности режима кондиционирования на результаты алло-ТГСК
Table 5. Influence of the conditioning intensity on the results of allo-HSCT
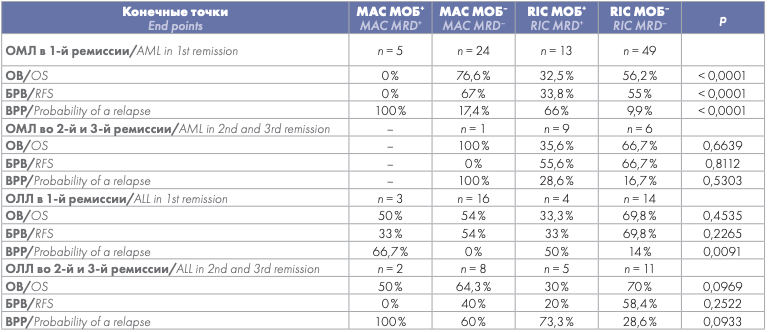
Примечание: ОМЛ — острый миелоидный лейкоз, ОЛЛ — острый лимфобластный лейкоз, ОВ — общая выживаемость, БРВ — безрецидивная выживаемость, ВРР — вероятность развития рецидива, MAC — миелоаблативный режим кондиционирования, RIC — кондиционирование в режиме пониженной интенсивности, МОБ— минимальная остаточная болезнь.
Note: AML — acute myeloid leukemia, ALL — acute lymphoblastic leukemia, OS — overall survival, RFS — relapse free survival, MAC — myeloablative conditioning, RIC — reduced intensity conditioning, MRD — minimal residual disease.
Оценить влияние вида донора на исход алло-ТГСК для МОБ+ больных не представлялось возможным ввиду малого числа больных. Все 5 МОБ+ больных ОМЛ, которым была выполнена гапло-ТГСК, находились в ремиссии заболевания, а у 7 МОБ-позитивных больных, которым была выполнена алло-ТГСК от неродственного совместимого донора, впоследствии был констатирован рецидив заболевания.
Таким образом, ОВ МОБ+ больных ОМЛ, которым была выполнена гапло-ТГСК составила 100 %, от родственного совместимого — 50 %, от неродственного совместимого — 17 %, от неродственного несовместимого — 40 % (рис. 5 А). БРВ составила 100 % при гапло-ТГСК, 50 % при алло-ТГСК от родственного совместимого донора, 0 % и 50 % при алло-ТГСК от неродственного совместимого и несовместимого донора, соответственно (рис. 5 Б). Результаты гапло-ТГСК у больных ОЛЛ не столь оптимистичны: у 3 из 4 больных был констатирован рецидив заболевания (у 2 больных во второй ремиссии заболевания и 1 больного — в первой ПР).
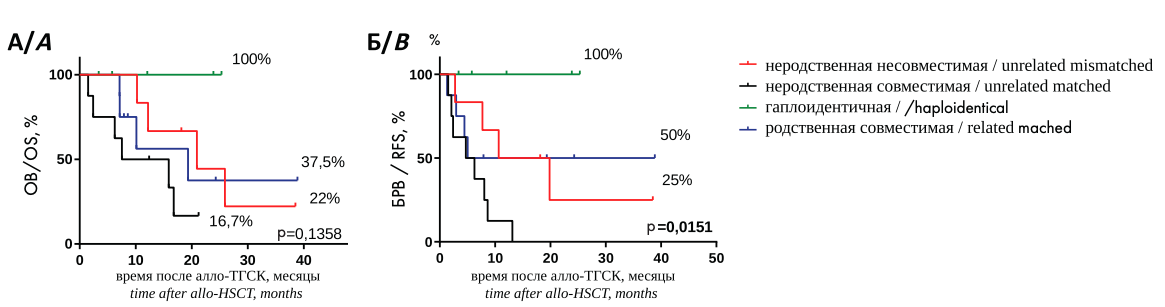
Рисунок 5. ОВ (А) и БРВ (Б) больных ОМЛ в зависимости от вида донора (синяя кривая — родственный совместимый донор, зеленая кривая — гаплоидентичный донор, оранжевая кривая — неродственный совместимый донор, красная кривая — неродственный частично-совместимый донор)
Figure 5. OS (A) and relapse-free survival (B) AML patients, depending on the type of donor (blue curve — matched related donor, green curve — haploidentical donor, orange curve — matched unrelated donor, red curve — mismatched unrelated donor)
Обсуждение
В настоящем исследовании МОБ, определяемая с помощью МПЦ, явилась независимым прогностическим фактором риска развития рецидива и оказывала влияние на ОВ и БРВ, а также ВРР заболевания как у больных ОМЛ, так и ОЛЛ. МОБ+ статус ассоциировался с высоким риском развития рецидива, несмотря на наличие ПР перед алло-ТГСК, что также подтверждается другими исследованиями [28],[29],[30]. В 2017 г. был опубликован метаанализ прогностического значения МОБ для больных ОМЛ перед и после алло-ТГСК методами ПЦР и МПЦ, который объединил результаты 19 исследований в период с января 2005 г. по июнь 2016 г. Показано, что МОБ+ статус перед алло-ТГСК ассоциирован с худшими показателями БРВ (ОР = 2,76, 95 % ДИ: 1,9–4,00), ОВ (ОР = 2,36, 95 % ДИ: 1,73–3,22) и ВРР (ОР = 3,65, 95 % ДИ: 2,53–5,27). Интенсификация режима кондиционирования в виде применения MAC не улучшала прогноз у МОБ+ больных [28].
F. Buccisano и соавт. [31] проанализировали долгосрочные результаты терапии 81 больного ОМЛ, получавших лечение по протоколу EORTC/GIMEMA (Gruppo Italiano Malattie Ematologiche dell’ Adulto), которым была выполнена трансплантация аутологичных или аллогенных гемопоэтических стволовых клеток (ГСК) в ПР заболевания при наличии МОБ. После алло-ТГСК показатели ОВ и БРВ были выше, а ВРР была значимо ниже, чем при проведении трансплантации аутологичных ГСК: пятилетняя БРВ составила 60 % против 19 %, а пятилетняя кумулятивная частота рецидивов — 18 % против 72 %. Таким образом, выполнение алло-ТГСК, в отличие от трансплантации аутологичных ГСК, может частично преодолеть негативное влияние МОБ и продлить ремиссию заболевания у больных с МОБ+ статусом после химиотерапии.
В метаанализ Z. Shen и соавт. [29] было включено 21 исследование. У больных с МОБ+ статусом перед алло-ТГСК частота рецидивов была значимо больше, чем у больных с МОБ– статусом (ОР = 3,26, 95 % ДИ: 2,23– 4,75). У больных с МОБ+ статусом были значимо худшие показатели БРВ (ОР = 2,53, 95 % ДИ: 1,67–3,84), бессобытийной выживаемости (ОР = 4,77, 95 % ДИ: 3,31–6,87) и ОВ (ОР = 1,98, 95 % ДИ: 1,40–2,80), не обнаружено влияния МОБ-статуса на смертность, несвязанную с рецидивом заболевания.
В исследовании EBMT [32] было включено 2780 больных, которым была выполнена алло-ТГСК в период с 2000 до 2017 г. У всех больных предтрансплантационное кондиционирование выполняли в миелоаблативном режиме, у 76 % больных предтрансплантационную подготовку проводили с использованием тотального облучения тела, у остальных больных проводили высокодозную химиотерапию. Согласно результатам исследования, МОБ-позитивный предтрансплантационный статус оказывал негативное влияние на ОВ (ОР = 1,19, 95 % ДИ: 1,02–1,39) и БРВ (ОР = 1,26, 95 % ДИ: 1,1– 1,44). Однако при разделении больных на две группы в зависимости от варианта кондиционирования установлено, что применение тотального облучения тела улучшило ОВ (ОР = 0,75, 95 % ДИ: 0,62–0,90) и БРВ (ОР = 0,70, 95 % ДИ: 0,60–0,82) как у МОБ-негативных, так и у МОБ-позитивных больных.
Учитывая далеко не всегда оптимистичные результаты алло-ТГСК у больных ОМЛ в МОБ+ ремиссии заболевания, возникают вопросы. Может ли выбор донора повлиять на клинический исход трансплантации? Какой донор является оптимальным для больных с МОБ+ предтрансплантационным статусом? Исследователи из центра MD Anderson [33] представили результаты ретроспективного анализа, включавшего 143 больных, которым была выполнена гапло-ТГСК с использованием циклофосфамида в дозе 50 мг/кг на +3 и +4 после ТГСК. Среди больных, у которых была достигнута ПР перед гапло-ТГСК, не было различий в БРВ между больными с МОБ+ (n = 24) и МОБ– (n = 41) статусом (ОР = 1,85, 95 % ДИ: 0,9–4,0; р = 0,1). В мультивариантном анализе только возраст оказывал влияние на исход гапло-ТГСК, в то время как предтрансплантационный МОБстатус не влиял на долгосрочные результаты. Авторы [33] считают, что гапло-ТГСК может потенциально нивелировать неблагоприятное влияние МОБ+ статуса для больных ОМЛ.
Таким образом, данные различных исследований и полученные в настоящей работе результаты показывают, что выполнение трансплантации от гаплоидентичного донора у больных ОМЛ с выявляемой МОБ может способствовать уменьшению негативного влияния МОБ+ статуса. Интенсификация кондиционирования в виде применения режима MAC не улучшила долгосрочные результаты алло-ТГСК у больных с МОБ-позитивным статусом. Определение МОБ перед алло-ТГСК может помочь выявить группу больных, которым необходимо проведение поддерживающей терапии после алло-ТГСК. Знание молекулярных аспектов ОМЛ и лучшее понимание биологии реакции «трансплантат против опухоли» открывают новые перспективы для посттрансплантационной терапии, что было представлено в экспертном обзоре рабочей группы по изучению острых лейкозов (Acute Leukaemia Working Party (ALWP) of the EBMT) [34]. Для предотвращения рецидива ОМЛ после аллоТГСК в настоящее время изучается в клинических испытаниях терапия, включающая гипометилирующие агенты (азацитидин и децитабин, ингибиторы гистондеацетилазы и панобиностат) [35],[36],[37],[38]. Для больных с ОМЛ с мутацией FLT3 ITD в качестве профилактической посттрансплантационной терапии в исследованиях активной фазы II–III рассматриваются ингибиторы FLT3 (сорафениб, мидостаурин, квизартиниб, гилтеритиниб и др.) [34].
Определение МОБ у больных ОМЛ и ОЛЛ, находящихся в первой ПР непосредственно перед выполнением алло-ТГСК, необходимо для стратификации риска и выявления больных, которые будут нуждаться в проведении профилактической посттрансплантационной терапии с целью предотвращения рецидива заболевания. Учитывая обнадеживающие результаты трансплантации от гаплоидентичных доноров у больных ОМЛ с МОБ+ статусом перед алло-ТГСК, необходимо обсуждение возможности выполнения аллоТГСК от гаплоидентичного донора.
Список литературы
1. Гальцева И.В., Давыдова Ю.О., Паровичникова Е.Н. Определение минимальной измеримой остаточной болезни у взрослых больных острыми лейкозами. Гематология и трансфузиология. 2020; 65(4): 460–72. DOI: 10.35754/0234-5730-2020-65-4-460-472.
2. Wood B.L. Principles of minimal residual disease detection for hematopoietic neoplasms by fl ow cytometry. Cytom Part B Clin Cytom. 2016; 90(1): 47–53. DOI: 10.1002/cyto.b.21239.
3. Chatterjee T., Mallhi R.S., Venkatesan S. Minimal residual disease detection using fl ow cytometry: Applications in acute leukemia. Med J Armed Forces India. 2016; 72(2): 152–6. DOI: 10.1016/j.mjafi.2016.02.002.
4. Ommen H.B. Monitoring minimal residual disease in acute myeloid leukaemia: A review of the current evolving strategies. Ther Adv Hematol. 2016; 7(1): 3–16. DOI: 10.1177/2040620715614529.
5. Hourigan C.S., Karp J.E. Minimal residual disease in acute myeloid leukaemia. Nat Rev Clin Oncol. 2013; 10(8): 460–71. DOI: 10.1038/nrclinonc.2013.100.
6. Döhner H., Estey E., Grimwade D., et al. Diagnosis and management of AML in adults: 2017 ELN recommendations from an international expert panel. Blood. 2017; 129(4): 424–47. DOI: 10.1182/blood-2016-08-733196.
7. Kern W., Schnittger S. Monitoring of acute myeloid leukemia by fl ow cytometry. Curr Oncol Rep. 2003; 5(5): 405–12. DOI: 10.1007/s11912-003-0027-5.
8. Baer M., Stewart C., Dodge R., et al. High frequency of immunophenotype changes in acute myeloid leukemia at relapse: Implications for residual disease detection (Cancer and Leukemia Group B Study 8361). Blood. 2001; 97(11): 3574–80. DOI: 10.1182/BLOOD.V97.11.3574.
9. Cui W., Zhang D., Cunningham M.T., et al. Leukemia-associated aberrant immunophenotype in patients with acute myeloid leukemia: Changes at refractory disease or first relapse and clinicopathological findings. Int J Lab Hematol. 2014; 36(6): 636–49. DOI: 10.1111/ijlh.12193.
10. Schuurhuis G.J., Heuser M., Freeman S., et al. Minimal/measurable residual disease in AML: A consensus document from the European LeukemiaNet MRD Working Party. Blood. 2018; 131(12): 1275–91. DOI: 10.1182/blood-2017-09-801498.
11. Schmitt M.W., Kennedy S.R., Salk J.J., et al. Detection of ultra-rare mutations by next-generation sequencing. Proc Natl Acad Sci U S A. 2012; 109(36): 14508–13. DOI: 10.1073/pnas.1208715109.
12. Buccisano F., Maurillo L., Schuurhuis G.J., et al. The emerging role of measurable residual disease detection in AML in morphologic remission. Semin Hematol. 2019; 56(2): 125–30. DOI: 10.1053/j.seminhematol.2018.09.001.
13. Terwijn M., van Putten W.L.J., Kelder A., et al. High prognostic impact of fl ow cytometric minimal residual disease detection in acute myeloid leukemia: Data from the HOVON/SAKK AML 42A Study. J Clin Oncol. 2013; 31(31): 3889–97. DOI: 10.1200/JCO.2012.45.9628.
14. Feller N., van der Pol M.A., van Stijn A., et al. MRD parameters using immunophenotypic detection methods are highly reliable in predicting survival in acute myeloid leukaemia. Leukemia. 2004; 18(8): 1380–90. DOI: 10.1038/sj.leu.2403405.
15. Freeman S.D., Hills R.K., Virgo P., et al. Measurable residual disease at induction redefines partial response in acute myeloid leukemia and stratifies outcomes in patients at standard risk without NPM1 mutations. J Clin Oncol. 2018; 36(15): 1486–97. DOI: 10.1200/JCO.2017.76.3425.
16. Lobanova T., Parovichnikova E., Galtseva I., et al. Negative minimal residual disease status by multicolour fl ow cytometry after 1st course is the most predictive factor for AML patients. HemaSphere. 2019; 3: 477. DOI: 10.1097/01.hs9.0000562516.06403.b0.
17. Walter R.B., Gooley T.A., Wood B.L., et al. Impact of pretransplantation minimal residual disease, as detected by multiparametric fl ow cytometry, on outcome of myeloablative hematopoietic cell transplantation for acute myeloid leukemia. J Clin Oncol. 2011; 29(9): 1190–7. DOI: 10.1200/JCO.2010.31.8121.
18. Walter R.B., Buckley S.A., Pagel J.M., et al. Significance of minimal residual disease before myeloablative allogeneic hematopoietic cell transplantation for AML in first and second complete remission. Blood. 2013; 122(10): 1813–21. DOI: 10.1182/blood-2013-06-506725.
19. Zheng C., Zhu X., Tang B., et al. The impact of pre-transplant minimal residual disease on outcome of intensified myeloablative cord blood transplant for acute myeloid leukemia in first or second complete remission. Leuk Lymphoma. 2016; 57(6): 1398–405. DOI: 10.3109/10428194.2015.1102241.
20. Gilleece M.H., Labopin M., Yakoub-Agha I., et al. Measurable residual disease, conditioning regimen intensity, and age predict outcome of allogeneic hematopoietic cell transplantation for acute myeloid leukemia in first remission: A registry analysis of 2292 patients by the Acute Leukemia Working Party European Society of Blood and Marrow Transplantation. Am J Hematol. 2018; 93(9): 1142–52. DOI: 10.1002/ajh.25211.
21. Canaani J., Labopin M., Huang X.J., et al. Minimal residual disease status predicts outcome of acute myeloid leukaemia patients undergoing T-cell replete haploidentical transplantation. An analysis from the Acute Leukaemia Working Party (ALWP) of the European Society for Blood and Marrow Transplantation (EBMT). Br J Haematol. 2018; 183(3): 411–20. DOI: 10.1111/bjh.15540.
22. Bassan R., Spinelli O., Oldani E., et al. Improved risk classification for riskspecific therapy based on the molecular study of minimal residual disease (MRD) in adult acute lymphoblastic leukemia (ALL). Blood. 2009; 113(18): 4153–62. DOI: 10.1182/blood-2008-11-185132.
23. Ribera J.-M., Oriol A., Morgades M., et al. Treatment of high-risk Philadelphia chromosome-negative acute lymphoblastic leukemia in adolescents and adults according to early cytologic response and minimal residual disease after consolidation assessed by fl ow cytometry: Final results of the PETHEMA ALL-AR-03 trial. J Clin Oncol. 2014; 32(15): 1595–604. DOI: 10.1200/JCO.2013.52.2425.
24. Gökbuget N., Kneba M., Raff T., et al. Adult patients with acute lymphoblastic leukemia and molecular failure display a poor prognosis and are candidates for stem cell transplantation and targeted therapies. Blood. 2012; 120(9): 1868–76. DOI: 10.1182/blood-2011-09-377713.
25. Giebel S, Marks DI, Boissel N, et al. Hematopoietic stem cell transplantation for adults with Philadelphia chromosome-negative acute lymphoblastic leukemia in first remission: A position statement of the European Working Group for Adult Acute Lymphoblastic Leukemia (EWALL) and the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation (EBMT). Bone Marrow Transplant. 2019; 54(6): 798–809. DOI: 10.1038/S41409-018-0373-4.
26. Dhédin N., Huynh A., Maury S., et al. Role of allogeneic stem cell transplantation in adult patients with Ph-negative acute lymphoblastic leukemia. Blood. 2015; 125(16): 2486–96; quiz 2586. DOI: 10.1182/blood-2014-09-599894.
27. Borowitz M.J., Devidas M., Hunger S.P., et al. Clinical significance of minimal residual disease in childhood acute lymphoblastic leukemia and its relationship to other prognostic factors: A Children’s Oncology Group study. Blood. 2008; 111(12): 5477–85. DOI: 10.1182/blood-2008-01-132837.
28. Buckley S.A., Wood B.L., Othus M., et al. Minimal residual disease prior to allogeneic hematopoietic cell transplantation in acute myeloid leukemia: A meta-analysis. Haematologica. 2017; 102(5): 865–73. DOI: 10.3324/haematol.2016.159343.
29. Shen Z., Gu X., Mao W., et al. Infl uence of pre-transplant minimal residual disease on prognosis after Allo-SCT for patients with acute lymphoblastic leukemia: Systematic review and meta-analysis. BMC Cancer. 2018; 18(1): 755. DOI: 10.1186/s12885-018-4670-5.
30. Goulden N., Bader P., Van der Velden V., et al. Minimal residual disease prior to stem cell transplant for childhood acute lymphoblastic leukaemia. Br J Haematol. 2003; 122(1): 24–9. DOI: 10.1046/j.1365-2141.2003.04394.x.
31. Buccisano F., Maurillo L., Piciocchi A., et al. Pre-transplant persistence of minimal residual disease does not contraindicate allogeneic stem cell transplantation for adult patients with acute myeloid leukemia. Bone Marrow Transplant. 2017; 52(3): 473–5. DOI: 10.1038/bmt.2016.308.
32. Pavlu J., Labopin M., Niittyvuopio R., et al. The role of measurable residual disease (MRD) at time of allogeneic hematopoietic cell transplantation in adults with acute lymphoblastic leukemia transplanted after myeloablative conditioning. A study on behalf of the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation. Biol Blood Marrow Transplant. 2019; 25(3): S7. DOI: 10.1016/J.BBMT.2018.12.071.
33. Srour S.A., Saliba R.M., Bittencourt M.C.B., et al. Haploidentical transplantation for acute myeloid leukemia patients with minimal/measurable residual disease at transplantation. Am J Hematol. 2019; 94(12): 1382–7. DOI: 10.1002/ajh.25647.
34. Lee C.J., Savani B.N., Mohty M., et al. Post-remission strategies for the prevention of relapse following allogeneic hematopoietic cell transplantation for highrisk acute myeloid leukemia: Expert review from the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation. Bone Marrow Transplant. 2019; 54(4): 519–30. DOI: 10.1038/s41409-018-0286-2.
35. de Lima M., Giralt S., Thall P.F., et al. Maintenance therapy with low-dose azacitidine after allogeneic hematopoietic stem cell transplantation for recurrent acute myelogenous leukemia or myelodysplastic syndrome: A dose and schedule finding study. Cancer. 2010; 116(23): 5420–31. DOI: 10.1002/cncr.25500.
36. Goodyear O.C., Dennis M., Jilani N.Y., et al. Azacitidine augments expansion of regulatory T cells after allogeneic stem cell transplantation in patients with acute myeloid leukemia (AML). Blood. 2012; 119(14): 3361–9. DOI: 10.1182/blood-2011-09-377044.
37. Pusic I., Choi J., Fiala M.A., et al. Maintenance therapy with decitabine after allogeneic stem cell transplantation for acute myelogenous leukemia and myelodysplastic syndrome. Biol Blood Marrow Transplant. 2015; 21(10): 1761–9. DOI: 10.1016/j.bbmt.2015.05.026.
38. Bug G., Burchert A., Wagner E.-M., et al. Phase I/II study of the deacetylase inhibitor panobinostat after allogeneic stem cell transplantation in patients with high-risk MDS or AML (PANOBEST trial). Leukemia. 2017; 31(11): 2523–5. DOI: 10.1038/leu.2017.242.
Об авторах
З. В. КоноваРоссия
Конова Зоя Викторовна, гематолог отделения интенсивной высокодозной химиотерапии и трансплантации костного мозга
125167, Москва
Е. Н. Паровичникова
Россия
Паровичникова Елена Николаевна, доктор медицинских наук, заведующая отделом химиотерапии гемобластозов, депрессий кроветворения и ТКМ
125167, Москва
И. В. Гальцева
Россия
Гальцева Ирина Владимировна, кандидат медицинских наук, заведующая научно-клинической лабораторией иммунофенотипирования клеток крови и костного мозга, врач-гематолог
125167, Москва
М. Ю. Дроков
Россия
Дроков Михаил Юрьевич, кандидат медицинских наук, руководитель сектора по изучению иммунных воздействий и осложнений после ТКМ
125167, Москва
Ю. О. Давыдова
Россия
Давыдова Юлия Олеговна, кандидат медицинских наук, врач клинической лабораторной диагностики научно-клинической лаборатории иммунофенотипирования клеток крови и костного мозга
125167, Москва
Н. М. Капранов
Россия
Капранов Николай Михайлович, кандидат биологических наук, медицинский физик научно-клинической лаборатории иммунофенотипирования клеток крови и костного мозга
125167, Москва
В. А. Васильева
Россия
Васильева Вера Алексеевна, кандидат медицинских наук, заведующая отделением иммунохимиотерапии с дневным стационаром для больных после ТКМ
125167, Москва
Л. А. Кузьмина
Россия
Кузьмина Лариса Анатольевна, кандидат медицинских наук, заведующая отделения интенсивной высокодозной химиотерапии и трансплантации костного мозга с круглосуточным и дневным стационарами
125167, Москва
В. Г. Савченко
Россия
Савченко Валерий Григорьевич , доктор медицинских наук, академик РАН, профессор, генеральный директор
125167, Москва
Рецензия
Для цитирования:
Конова З.В., Паровичникова Е.Н., Гальцева И.В., Дроков М.Ю., Давыдова Ю.О., Капранов Н.М., Васильева В.А., Кузьмина Л.А., Савченко В.Г. Прогностическая значимость минимальной остаточной болезни перед трансплантацией аллогенных гемопоэтических стволовых клеток у больных острыми лейкозами. Гематология и трансфузиология. 2021;66(4):539-555. https://doi.org/10.35754/0234-5730-2021-66-4-539-555
For citation:
Konova Z.V., Parovichnikova E.N., Galtseva I.V., Drokov M.Yu., Davydova Yu.O., Kapranov N.M., Vasilyeva V.A., Kuzmina L.A., Savchenko V.G. Prognostic value of minimal residual disease before allogeneic hematopoietic stem cell transplantation in patients with acute leukemia. Russian journal of hematology and transfusiology. 2021;66(4):539-555. (In Russ.) https://doi.org/10.35754/0234-5730-2021-66-4-539-555











































