Перейти к:
Характеристика и частота диагностики вариантов вирус Эпштейна — Барр-позитивной лимфомы Ходжкина с лимфоидным преобладанием в структуре лимфомы Ходжкина
https://doi.org/10.35754/0234-5730-2021-66-4-567-579
Аннотация
Введение. Вирус Эпштейна — Барр (ВЭБ) играет важную роль в патогенезе лимфомы Ходжкина (ЛХ). Частота экспрессии ВЭБ варьирует при различных гистологических вариантах классической ЛХ и практически не встречается при нодулярной ЛХ с лимфоидным преобладанием.
Цель — изучить патоморфологические особенности гистологических вариантов ЛХ с лимфоидным преобладанием, ассоциированных с ВЭБ, и частоту диагностики.
Материалы и методы. В ретроспективное исследование включены 794 больных с верифицированным диагнозом ЛХ с помощью гистологического и иммуногистохимического исследований на биопсийном материале за период 2018–2019 гг. (возрастной диапазон — 18–91 год; медиана — 34 года; мужчины: женщины — 1,1: 1). Наличие ВЭБ в биоптатах оценивалось с помощью иммуногистохимической реакции с антителами к ВЭБ (клон LMP1), или хромогенной in situ гибридизации с зондами к малым молекулам РНК ВЭБ.
Результаты. Классическая ЛХ диагностирована в 91 % случаев, нодулярная ЛХ с лимфоидным преобладанием — в 9 % случаев. ВЭБ-позитивная ЛХ составила 11 % от всех случаев классической ЛХ, возрастной диапазон — 18– 81 год (медиана — 45 лет); соотношение мужчины: женщины — 2,5: 1. Все случаи нодулярной ЛХ с лимфоидным преобладанием были ВЭБ-негативными. Гистологический вариант классической ЛХ, богатой лимфоцитами, был установлен у 14 (2 %) из 725 больных, из них у 4 больных были выявлены «перекрестные» морфоиммуногистохимические признаки с нодулярной ЛХ с лимфоидным преобладанием, которые отличались от классической ЛХ наличием В-зон в виде крупных нодулей (р = 0,0157) и экспрессией опухолевыми клетками CD20 (p = 0,0404).
Заключение. Для нодулярной ЛХ с лимфоидным преобладанием не характерна связь с ВЭБ-инфекцией, в отличие от классической ЛХ, богатой лимфоцитами. Полученные данные свидетельствуют в пользу концепции существования транзиторной формы ЛХ, обладающей чертами нодулярной ЛХ с лимфоидным преобладанием и классической ЛХ, в патогенезе которой играет роль ВЭБ.
Ключевые слова
Для цитирования:
Шуплецова И.А., Ковригина А.М. Характеристика и частота диагностики вариантов вирус Эпштейна — Барр-позитивной лимфомы Ходжкина с лимфоидным преобладанием в структуре лимфомы Ходжкина. Гематология и трансфузиология. 2021;66(4):567-579. https://doi.org/10.35754/0234-5730-2021-66-4-567-579
For citation:
Shupletsova I.A., Kovrigina A.M. The characterization and frequency of diagnosis of EBV-positive variants with a lymphoid predominance in the structure of Hodgkin lymphoma. Russian journal of hematology and transfusiology. 2021;66(4):567-579. (In Russ.) https://doi.org/10.35754/0234-5730-2021-66-4-567-579
Введение
К первым наблюдениям, посвященным лимфоме Ходжкина (ЛХ) с лимфоидным преобладанием, относится публикация S. R. Rosenthal в 1936 г., в которой сообщалось, что общая выживаемость больных ЛХ коррелировала со степенью пролиферации лимфоцитов в пораженных лимфатических узлах [1]. Данное наблюдение нашло отражение в 1944 г. в работах H. Jackson и F. Parker, которые выделили три гистологических варианта ЛХ — парагранулему, гранулему и саркому, и отметили особенно благоприятный прогноз для богатой лимфоцитами парагранулемы [2],[3]. Последующие классификационные схемы ЛХ поочередно именуют гистологический вариант парагранулемы как «лимфоидный и/или гистиоцитарный» (lymphocytic and histiocytic, L&H) [4], или «лимфоидное преобладание» [5]. В 1994 г. в пересмотренной REAL-классификации впервые был выделен самостоятельный гистологический вариант ЛХ — лимфоидное преобладание с нодулярным и диффузным характером роста [6]. В последующие годы критерии дифференциальной диагностики были уточнены, и в классификации Всемирной организации здравоохранения (ВОЗ) опухолей гемопоэтической и лимфоидной тканей редакции 2001 г. [7] были выделены два гистологических варианта ЛХ с лимфоидным реактивным микроокружением (лимфоидным преобладанием): нодулярная ЛХ с лимфоидным преобладанием (НЛХЛП) и классическая ЛХ (кЛХ), богатая лимфоцитами. В качестве самостоятельной нозологической формы НЛХЛП была выделена в классификации ВОЗ редакции 2008 г. ввиду наличия крупных опухолевых LP-клеток (LP, lymphocyte predominant — преимущественно лимфоидные, до 2008 г. — лимфогистиоцитарные (L&H) клетки), которые оказались иммунофенотипически отличными от клеток Рид — Березовского — Штернберга при кЛХ. Диагностика и дифференциальная диагностика этих двух вариантов с лимфоидным преобладанием — НЛХЛП и кЛХ, богатой лимфоцитами, — является наиболее сложной среди ЛХ. В ретроспективном анализе 27 % случаев, изначально классифицированные как НЛХЛП, позднее были отнесены к кЛХ, богатой лимфоцитами [8]. Последний вариант в некотором отношении является «гибридным», объединяющим черты НЛХЛП и кЛХ, что выражается в более сохранной В-клеточной транскрипционной программе в опухолевых клетках по сравнению с другими вариантами кЛХ [9]. Кроме того, данные варианты ЛХ имеют общие клинические черты: нехарактерно вовлечение средостения и формирование медиастинальной опухоли больших размеров («bulky disease»), отмечаются преимущественно ранние клинические стадии с отсутствием В-симптомов, а для кЛХ, богатой лимфоцитами, нехарактерны рецидивы заболевания [10],[11].
Частота диагностики НЛХЛП в связи с постоянным уточнением критериев дифференциальной диагностики возрастает с течением времени. В классификации ВОЗ редакции 2008 г. на долю НЛХЛП приходилось 5 % случаев ЛХ, в редакции 2017 г. — уже 10 % случаев [12]. Доля кЛХ, богатой лимфоцитами, составляет 5 % случаев кЛХ без изменений в последних редакциях классификации ВОЗ [10].
Важное значение в дифференциальной диагностике этих двух вариантов имеет экспрессия опухолевыми клетками вируса Эпштейна-Барр (ВЭБ) [13]. Для НЛХЛП экспрессия ВЭБ нехарактерна и встречается в 3–5 % случаев, преимущественно в развивающихся странах, а ВЭБ-позитивные опухолевые клетки в этих случаях имеют плеоморфную морфологию, слабую экспрессию PAX5 и экспрессию CD30, что обусловливает сходство с кЛХ, богатой лимфоцитами [13],[14].
Роль ВЭБ в патогенезе ЛХ обсуждается на протяжении почти 50 лет, однако до сих пор роль ВЭБ как этиологического фактора ЛХ не доказана. Еще в 1957 г. американский эпидемиолог B. MacMahon идентифицировал бимодальное возрастное распределение ЛХ в США и впервые предположил, что ЛХ может быть вызвана инфекционным агентом [15]. Первое доказательство того, что этим агентом может являться ВЭБ, было получено в 1971 г. путем обнаружения повышенных титров антител к антигенам ВЭБ у больных ЛХ по сравнению с больными другими лимфомами [16]. В 1987 г. L. M. Weiss и соавт. впервые опубликовали данные о наличии ВЭБ непосредственно в клетках Ходжкина и клетках Рид — Штернберга, полученные с помощью обнаружения ДНК ВЭБ методом гибридизации in situ. Анализы концевых частей генома ВЭБ показали моноклональную или олигоклональную пролиферацию ВЭБ-инфицированных клеток в исследованных тканях [17],[18]. В литературе отсутствуют данные о структуре ЛХ в Российской Федерации и частоте ассоциации различных вариантов ЛХ с ВЭБ-инфекцией.
Цель исследования — изучить патоморфологические особенности гистологических вариантов ЛХ с лимфоидным преобладанием, ассоциированных с ВЭБ, и частоту их диагностики.
Материалы и методы
Настоящее исследование представляет собой ретроспективный анализ случаев с диагнозом ЛХ, установленным в патологоанатомическом отделении ФГБУ «НМИЦ гематологии» Минздрава России на биопсийном материале больных «НМИЦ гематологии» и на консультативном материале, присланном из других лечебных учреждений России за период 2018–2019 гг. В исследование включены 794 больных с верифицированным диагнозом ЛХ (возрастной диапазон — 18–91 год; медиана — 34 года; соотношение женщины: мужчины — 1: 1,1). В биопсийном материале на основании гистологического и иммуногистохимического (ИГХ) исследований в соответствии с критериями классификации ВОЗ [11] были определены варианты ЛХ и иммунофенотип опухолевых клеток. Выявление экспрессии ВЭБ выполняли с помощью ИГХ метода с целью выявления II и III типов латентности — антител к латентному мембранному протеину ВЭБ (клон LMP1, цитоплазматическая экспрессия), и методом хромогенной in situ гибридизации с зондами к малым РНК EBV (EBER — Epstein — Barr virus-encoded small RNAs) для определения всех типов латентности (ядерная реакция).
ИГХ исследования. С парафиновых блоков с помощью микротома выполняли срезы толщиной 3 мкм и монтировали на предметные стекла, покрытые поли-L-лизином. Стекла высушивали при температуре 37 °C в течение 12 ч и перед нанесением антител при температуре 60 °C в течение 1 ч. Высушенные на воздухе срезы маркировали в зависимости от поставленных задач. Окрашивание проводили по стандартному протоколу «IHC protocol F» с использованием готовой системы детекции, имеющей высокую степень усиления сигнала без биотина. Титр исследуемых антител и необходимый буфер для демаскировки определяли опытным путем индивидуально для каждого антитела. Все этапы окрашивания проводили автоматически. Перед заключением под покровное стекло проводили дегидратацию срезов с помощью этанола, для осветления среза использовали ксилол. В качестве заключающей среды использовали среду для заключения Surgipath Sub-X Leica.
При проведении вирусологического исследования определяли серологические маркеры ВЭБ, цитомегаловируса (ЦМВ) и вируса простого герпеса 1-го и 2-го типов (ВПГ-1, ВПГ-2). Методом твердофазного непрямого иммуноферментного анализа выполняли исследование сыворотки крови больных на наличие IgM к ЦМВ (IgM ЦМВ), ВПГ 1-го, 2-го типов (IgM ВПГ-1, IgM ВПГ-2) и вирусному капсидному антигену ВЭБ (IgM VCA ВЭБ), а также оценивали титр антител IgG к ЦМВ (IgG ЦМВ), IgG к ВПГ-1, ВПГ-2 (IgG ВПГ-1, IgG ВПГ-2), IgG к раннему антигену ВЭБ (IgG EA ВЭБ) и количество IgG к ядерному антигену 1-го типа ВЭБ (IgG EBNA-1 ВЭБ). Титр специфических противовирусных IgG, соответствующий разведению 1: 3200 и выше, был определен как превышающий нормальные значения. Концентрация IgG EBNA-1 ВЭБ более 60 усл. ед. была определена как высокая [19].
Статистический анализ. Обработка результатов проведена с помощью программы Statistica 12. Различия считались статистически значимыми при p < 0,05.
Результаты
Структура ЛХ на этапе диагностики
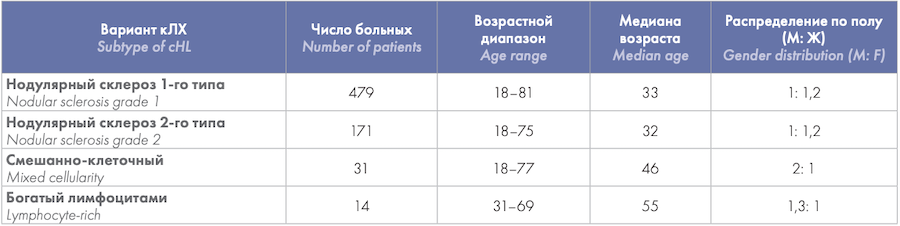
За 2018–2019 гг. из 794 случаев с установленным диагнозом ЛХ на долю кЛХ пришлось 725 (91 %) случаев, на долю НЛХЛП — 69 (9 %) случаев. Больные с установленным диагнозом НЛХЛП находились в возрастном диапазоне от 22 до 91 года (медиана — 45 лет), отмечено преобладание мужского пола (соотношение мужчины: женщины — 2: 1). Среди локализаций взятия биопсийного материала с установленным диагнозом НЛХЛП встречались: лимфатические узлы, костный мозг, селезенка, печень, паравертебральные мягкие ткани, кости. У 7 (10 %) из 69 больных на момент диагностики НЛХЛП отмечались участки диффузной В-крупноклеточной лимфомы. Структура кЛХ у 725 больных представлена на рисунке 1, демографические характеристики больных различными гистологическими вариантами кЛХ — в таблице 1.
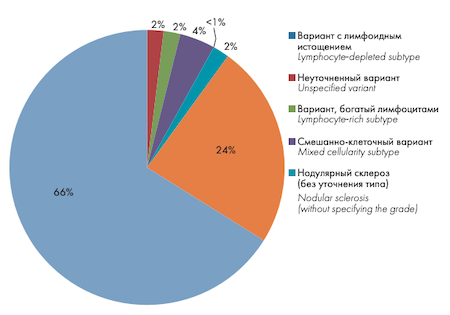
Рисунок 1. Структура гистологических вариантов классической ЛХ
Figure 1. Structure of histological variants of classical HL (сHL)
Таблица 1. Демографические характеристики больных различными гистологическими вариантами кЛХ
Table 1. Demographic characteristics of patients with different histological variants of cHL
ВЭБ-позитивная ЛХ
ВЭБ-позитивная ЛХ была в 82 (11 %) из 725 случаев кЛХ, возрастной диапазон составил 18–81 год (медиана — 45 лет), в 2,5 раза чаще заболевание было диагностировано у мужчин, из них 11 (13 %) из 82 больных были ВИЧ-позитивны. Наибольшая частота ВЭБпозитивных случаев наблюдалась при смешанно-клеточном варианте — у 23 (82 %) из 28 больных. ВЭБпозитивными оказались 4 (33 %) из 12 наблюдений кЛХ, богатой лимфоцитами, 57 (12 %) из 479 случаев нодулярного склероза 1-го типа и 15 (9 %) из 171 случая нодулярного склероза 2-го типа. Все случаи НЛХЛП были ВЭБ-негативными. У 7 из 82 больных ВЭБ-позитивной кЛХ на этапе диагностики было выполнено серологическое исследование крови на наличие антител к герпесвирусам. У 6 из 7 обследованных больных был повышен титр антител класса IgG к ядерному антигену ВЭБ (> 40 у. е.), и во всех 7 случаях был повышен титр антител класса IgG к герпесвирусам 1-го и 2-го типов (табл. 2).
Таблица 2. Лабораторные показатели герпесвирусной инфекции у больных ВЭБ-позитивной кЛХ
Table 2. Laboratory parameters of herpes virus infection in patients with VEB-positive classical HL

Примечания. Антитела классов IgG и IgM к вирусу ветряной оспы Varicella Zoster Virus во всех случаях не обнаружены; Ig — иммуноглобулины различных классов, CMV — цитомегаловирус, HSV — вирус простого герпеса, VCA-EBV — капсидный антиген ВЭБ, EA-EBV — ранний антиген ВЭБ, EBNA-1 — ядерный антиген ВЭБ.
Notes. IgG and IgM antibodies to the varicella zoster virus were not detected in all cases. Ig — immunoglobulins of various classes, CMV — cytomegalovirus, HSV — herpes simplex virus, VCA-EBV — EBV capsid antigen, EA-EBV — early EBV antigen, EBNA-1 — nuclear antigen.
Сопоставление иммунофенотипических характеристик при нодулярном склерозе ЛХ
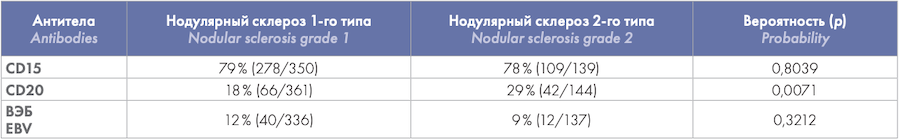
При сравнении экспрессии вариабельных маркеров при кЛХ экспрессия CD20 значимо чаще отмечалась при нодулярном склерозе 2-го типа (NS2) по сравнению с 1-м типом (NS1) (p = 0,0071), что следует учитывать при дифференциальной диагностике с группой В-клеточных крупноклеточных лимфом (табл. 3).
Таблица 3. Сопоставление иммунофенотипа при нодулярном склерозе (NS) ЛХ
Table 3. Comparison of the immunophenotype in nodular sclerosis (NS) HL
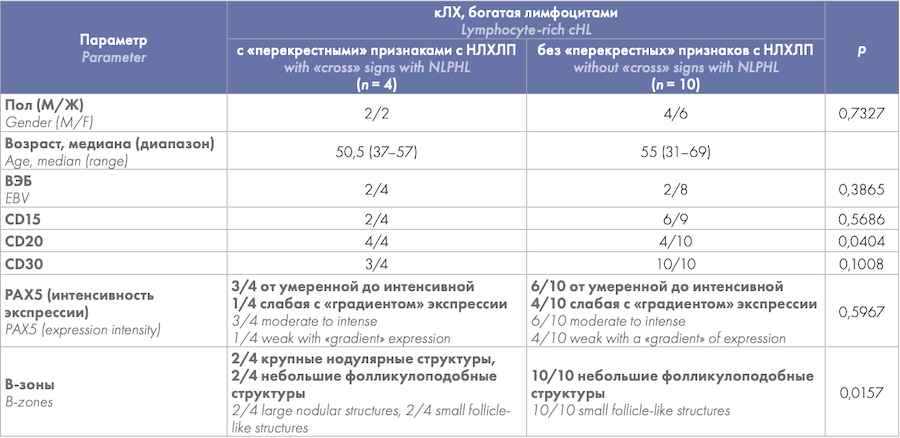
В классификации ВОЗ [10],[20] отмечено наличие «перекрестных» признаков кЛХ, богатой лимфоцитами, с НЛХЛП. Не все случаи кЛХ, богатой лимфоцитами, в равной мере обладают этими «перекрестными» признаками. Богатая лимфоцитами кЛХ была установлена только у 14 (2 %) из 725 больных, из них у 4 (29 %) из 11 больных были отмечены транзиторные («перекрестные») гистологические и иммунофенотипические признаки с НЛХЛП. Группа кЛХ, богатой лимфоцитами, с наличием «перекрестных» признаков с НЛХЛП, статистически достоверно отличалась по выраженности В-зон в виде крупных нодулей (р = 0,0157) и по экспрессии опухолевыми клетками CD20 (p = 0,0404) (табл. 4).
Таблица 4. Характеристика кЛХ, богатой лимфоцитами, в зависимости от наличия «перекрестных» признаков с НЛХЛП
Table 4. Characteristics of lymphocyte-rich cHL, depending on the presence of «cross» signs with NLPHL
Приводим два собственных наблюдения ВЭБ-ассоциированной ЛХ с лимфоидным преобладанием.
Клинический пример 1
Больная С., 47 лет, имелись В-симптомы и периферическая лимфаденопатия. По данным ультразвукового исследования размер шейных и надключичных лимфатических узлов составил 1,1–1,7 см, аксиллярных — 7,5 см, подвздошных — 2,3 см, паховых — 2,0 см, размеры селезенки — 17,1 × 8,3 см, структура селезенки была гомогенная. Сопутствующее заболевание — рак щитовидной железы. Выполнена биопсия аксиллярных лимфатических узлов, удален конгломерат общими размерами 7,5 × 4,6 × 1,6 см, на разрезах серовато-белесоватого цвета, крупнодольчатого вида. При гистологическом исследовании: гистоархитектоника ткани лимфатического узла нарушена, что обусловлено наличием крупных нодулеподобных структур без признаков кольцевидного фиброза. Интра- и экстранодулярно среди мелких лимфоидных клеток и отдельных эпителиоидных гистиоцитов определялись разрозненно расположенные крупные клетки с морфологией клеток Ходжкина и LP-клеток (рис. 2 А, Б).
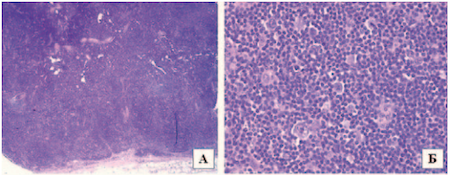
Рисунок 2. Лимфатический узел. Нодулеподобные структуры с наличием крупных опухолевых клеток с морфологией клеток Ходжкина и LP-клеток. Окраска гематоксилином и эозином. Увеличение ×25 (А), ×400 (Б)
Figure 2. Lymph node. Nodule-like structures with the presence of large tumor cells with the morphology of Hodgkin’s cells and LP-cells. Staining with hematoxylin and eosin. Magnification ×25 (A), ×400 (B)
При ИГХ крупные опухолевые клетки экспрессировали CD20, Oct-2 (гиперэкспрессия), PAX5, BОB.1, CD30, MUM.1, Fascin, CD45 (слабо), а также были позитивны при реакции in situ гибридизации с зондами к малым молекулам РНК ВЭБ. В основе нодулеподобных структур при реакции с антителами к CD23 визуализировалась сеть фолликулярных дендритных клеток с участками дезорганизации. Реакция с антителами к CD15 в опухолевых клетках была негативна (рис. 3 А–К).
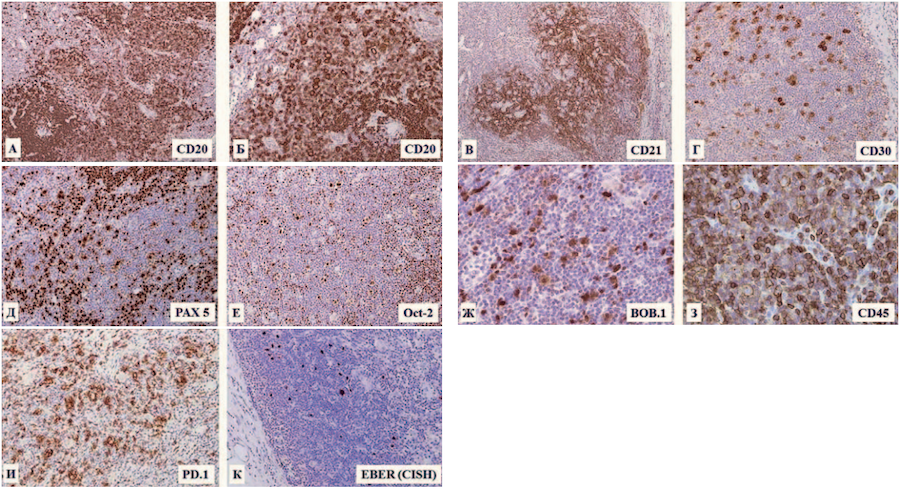
Рисунок 3. Лимфатический узел. Иммуногистоархитектоника опухолевого субстрата и иммунофенотип опухолевых клеток: А — визуализация крупных В-клеточных нодулеподобных структур. Иммуноферментный метод. Реакция с антителами к CD20. Увеличение ×100; Б — ин тенсивная мембранная экспрессия CD20 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к CD20. Увеличение ×200; В — широкая сеть фолликулярных дендритных клеток (ФДК) с признаками дезорганизации в основе нодулеподобных структур. Иммуноферментный метод. Реакция с антителами к CD21. Увеличение ×100; Г — мембранная, цитоплазматическая и dot-like экспрессия CD30 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к CD30. Увеличение ×200; Д — интенсивная ядерная экспрессия PAX5 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к PAX5. Увеличение ×200; E — ядерная гиперэкспрессия Oct-2 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к Oct-2. Увеличение ×200; Ж — интенсивная ядерная экспрессия Oct-binding factor-1 OBF1/BOB.1 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к BOB.1. Увеличение ×400; З — гетерогенная слабая мембранная экспрессия CD45 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к CD45. Увеличение ×400; И — PD-1+ розеткоподобные структуры вокруг крупных опухолевых клеток. Иммуноферментный метод. Реакция с антителами к РD-1. Увеличение ×100; К — опухолевые клетки EBER-позитивны. Реакция in situ гибридизации (CISH) с зондами к малым молекулам РНК ВЭБ. Увеличение ×200
Figure 3. Lymph node. Immunohistoarchitectonics of the tumor substrate and the immunophenotype of tumor cells: А — visualization of large B-cell nodule-like structures. Immunohistochemical method. Reaction with antibodies to CD20. Magnification ×100; B — intense membrane expression of CD20 by large tumor cells. Immunohistochemical method. Reaction with antibodies to CD20. Magnification ×200; C — a wide network of FDKs with signs of disorganization at the base of nodule-like structures. Immunohistochemical method. Reaction with antibodies to CD21. Magnification ×100; D — membrane, cytoplasmic and dot-like expression of CD30 by large tumor cells. Immunohistochemical method. Reaction with antibodies to CD30. Magnification ×200; E — intense nuclear expression of PAX5 by large tumor cells. Immunohistochemical method. Reaction with antibodies to PAX5. Magnification ×200; F — Nuclear overexpression of Oct-2 by large tumor cells. Immunohistochemical method. Reaction with antibodies to Oct-2. Magnification ×200; G — intense nuclear expression of BOB.1 by large tumor cells. Immunohistochemical method. Reaction with antibodies to BOB. 1. Magnification ×400; H — heterogeneous weak membrane expression of CD45 by large tumor cells. Immunohistochemical method. Reaction with antibodies to CD45. Magnification ×400; I — PD-1 + rosette-like structures around large tumor cells. Immunohistochemical method. Reaction with antibodies to PD-1. Magnification ×100; J — tumor cells EBER-positive in situ hybridization reaction (CISH) with probes to small molecules of EBV RNA. Magnification ×200
С учетом особенностей иммуногистоархитектоники, иммунофенотипа опухолевых клеток и экспрессии ВЭБ опухолевый субстрат был отнесен к кЛХ, богатой лимфоцитами, ВЭБ+, занимающей промежуточное положение между нодулярной ЛХ с лимфоидным преобладанием, и кЛХ ВЭБ+. Учитывая развитие у больной одновременно двух заболеваний (рака щитовидной железы и ЛХ), ей была выполнена тиреоидэктомия, в последующем проведены гормонотерапия и 6 курсов химиотерапии по программе BEACOPP-14. Достигнута полная ремиссия обоих заболеваний, которая сохраняется в течение 18 мес.
Клиническое наблюдение 2
Больной Б., 32 года, отмечались В-симптомы, лимфаденопатия всех групп лимфатических узлов брюшной полости, забрюшинного пространства, малого таза (максимально до 53 × 30 × 38 мм — конгломерат левых поясничных лимфатических узлов). Заболевание манифестировало в 2016 г. с болей в поясничной области. Выполнена биопсия забрюшинного лимфатического узла, удален конгломерат общими размерами 35 × 20 × 15 мм, на разрезах серовато-белесоватого цвета, однородного вида. При гистологическом исследовании: срезы ткани лимфатического узла с утолщенной капсулой, фиброзными прослойками, многочисленными гранулемоподобными скоплениями из кластеров эпителиоидных гистиоцитов с формированием небольших нодулеподобных структур из мелких лимфоидных клеток, зрелых плазматических клеток и разрозненно расположенных крупных клеток Рид — Березовского — Штернберга, клеток Ходжкина, клеток со светлыми многолопастными ядрами с морфологией LP-клеток, отдельных мумифицированных форм. В части нодулеподобных структур определялись лимфоидные фолликулы с неширокими центрами размножения (рис. 4 А–В).
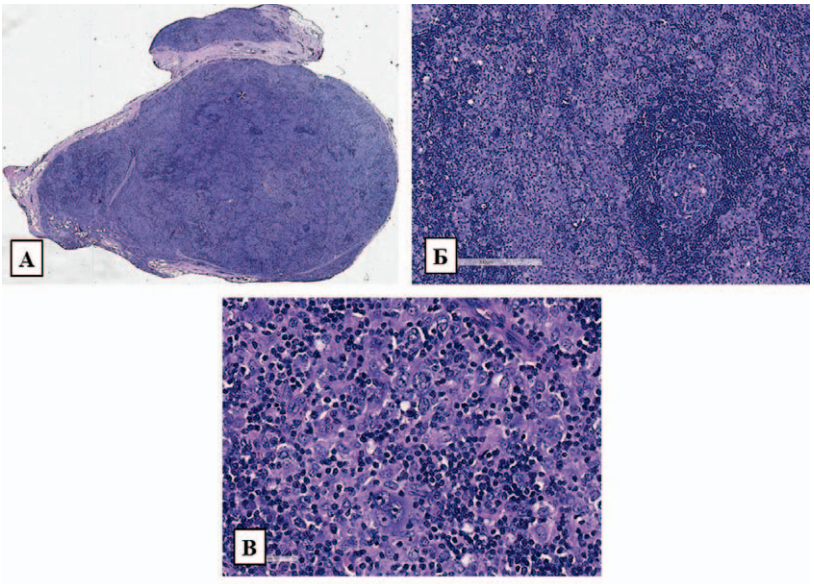
Рисунок 4. Лимфатический узел с утолщенной капсулой, субтотально нарушенной гистоархитектоникой. Нодулеподобные структуры с наличием крупных опухолевых клеток с морфологией клеток Ходжкина и LP-клеток. Окраска гематоксилином и эозином. А — обзорное сканированное изображение, Б — увеличение ×100, В — увеличение ×400
Figure 4. Lymph node with a thickened capsule, subtotally disturbed by histoarchitectonics. Nodule-like structures with the presence of large tumor cells with the morphology of Hodgkin’s cells and LP-cells. Staining with hematoxylin and eosin. A — overview scanned image, B — magnification ×100, C — magnification ×400
При иммуногистохимическом исследовании крупные опухолевые клетки экспрессировали CD20 (мономорфная мембранная реакция практически во всех крупных клетках), CD19 (мономорфная мембранная реакция), CD79a (слабая мембранная/цитоплазматическая реакция в небольшой части крупных опухолевых клеток), CD30 (мембранная, цитоплазматическая, dot-like реакция); отмечалась экспрессия В-клеточных транскрипционных факторов: PAX5 (умеренная ядерная экспрессия по сравнению с мелкими В-клетками резидуальных фолликулов), Oct-2 (ядерная гиперэкспрессия по сравнению с мелкими В-клетками резидуальных фолликулов), BОB.1 (интенсивная ядерная реакция). Крупные опухолевые клетки были позитивны при реакции с антителами к ВЭБ (LMP1, цитоплазматическая экспрессия). Иммуногистоархитектоника и иммунофенотип опухолевых клеток представлены на рисунке 5 (А–З).
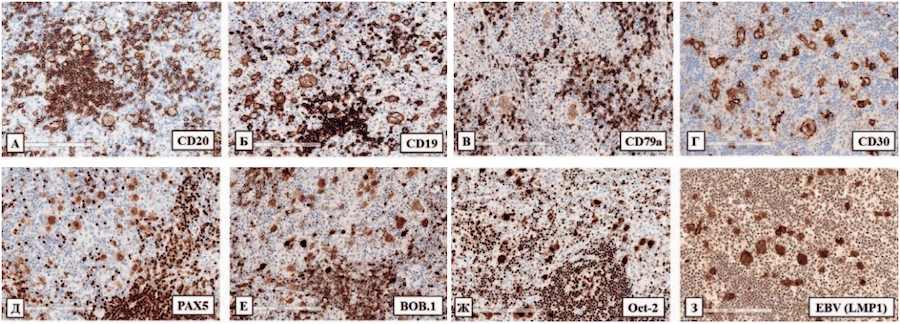
Рисунок 5. Лимфатический узел. Иммуногистоархитектоника опухолевого субстрата и иммунофенотип опухолевых клеток: А — интенсивная мембранная экспрессия крупными опухолевыми клетками CD20. Иммуноферментный метод. Реакция с антителами к CD20. Увеличение ×200; Б — интенсивная мембранная экспрессия крупными опухолевыми клетками CD19. Иммуноферментный метод. Реакция с антителами к CD19. Увеличение ×200; В — слабая цитоплазматическая/мембранная экспрессия крупными опухолевыми клетками CD79 а. Иммуноферментный метод. Реакция с антителами к CD79 а. Увеличение ×200; Г — мембранная, цитоплазматическая и dot-like экспрессия CD30 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к CD30. Увеличение ×200; Д — умеренная по интенсивности ядерная экспрессия PAX5 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к PAX5. Увеличение ×200; Е — интенсивная ядерная экспрессия BOB.1 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к BOB.1. Увеличение ×200; Ж — ядерная гиперэкспрессия Oct-2 крупными опухолевыми клетками. Иммуноферментный метод. Реакция с антителами к Oct-2. Увеличение ×200; З — цитоплазматическая экспрессия ВЭБ в крупных опухолевых клетках. Иммуноферментный метод. Реакция с антителами к ВЭБ (LMP1). Увеличение ×100
Figure 5. Lymph node. Immunohistoarchitectonics of the tumor substrate and the immunophenotype of tumor cells: А — intense membrane expression by large tumor cells of CD20. Immunohistochemical method. Reaction with antibodies to CD20. Magnification ×200; B — intense membrane expression by large tumor cells CD19. Immunohistochemical method. Reaction with antibodies to CD19. Magnification ×200; C — poor cytoplasmic/membrane expression by large tumor cells CD79a. Immunohistochemical method. Reaction with antibodies to CD79a. Magnification ×200; D — membrane, cytoplasmic and dot-like expression of CD30 by large tumor cells. Immunohistochemical method. Reaction with antibodies to CD30. Magnification ×200; E — moderate in intensity nuclear expression of PAX5 by large tumor cells. Immunohistochemical method. Reaction with antibodies to PAX5. Magnification ×200; F — intense nuclear expression of BOB.1 by large tumor cells. Immunohistochemical method. Reaction with antibodies to BOB.1. Magnification ×200; G — nuclear overexpression of Oct-2 by large tumor cells. Immunohistochemical method. Reaction with antibodies to Oct-2. Magnification ×200; H — cytoplasmic expression of EBV E in large tumor cells. Immunohistochemical method. Reaction with antibodies to EBV (LMP1). Magnification ×100
С учетом особенностей иммуногистоархитектоники, иммунофенотипа опухолевых клеток и экспрессии ВЭБ опухолевый субстрат был квалифицирован как кЛХ, богатая лимфоцитами, ВЭБ+, с морфологическими и иммунофенотипическими признаками, занимающими промежуточное положение между нодулярной ЛХ с лимфоидным преобладанием и кЛХ.
Обсуждение
ВЭБ может играть прямую или косвенную роль в патогенезе ЛХ путем запуска патогенного механизма, или являться отражением унаследованной или приобретенной иммунной дисрегуляции, которая опосредует как развитие злокачественного новообразования, так и реактивацию ВЭБ [21]. У 6 обследованных больных с повышенными титрами антител к ядерному антигену ВЭБ отмечалось повышение титра антител класса IgG к герпесвирусам 1-го и 2-го типов, у двух из этих больных были также повышены антитела класса IgG к цитомегаловирусу. Таким образом, повышение содержания всех герпесвирусных антител, а не избирательное повышение содержания антител к ВЭБ, свидетельствует в пользу нарушения баланса иммунорегуляции, а не специфического заболевания [22].
Жизненный цикл ВЭБ является двухфазным, с фазами литической репликации и латентности. Латентность ВЭБ в B-клетках обычно прогрессирует от III типа к I типу [23]. При заражении покоящихся наивных В-клеток ВЭБ входит в латентность III типа (экспрессируются все гены латентности, в том числе EBNA-2), генерируя высокоиммуногенные вирусные белки, которые запускают сильную цитотоксическую реакцию Т-клеток. Латентность III типа также встречается у больных с тяжелой иммуносупрессией. В дальнейшем вирус ограничивает экспрессию своих генов и вступает в латентность II типа с экспрессией ядерного антигенаВЭБ (EBNA-1), латентных мембранных белков (LMP-1 и LMP-2). Во время латентности II типа B-клетки дифференцируются в B-клетки памяти. Реактивация вируса происходит из-за миграции пораженных ВЭБ B-клеток памяти в лимфоидную ткань [23]. ВЭБ еще больше ограничивает экспрессию генов и входит в латентность I типа, при которой экспрессируются только малые РНК, кодируемые EBNA-1 и EBV (EBER). EBNA-1 экспрессируется во всех инфицированных вирусом клетках и отвечает за поддержание и репликацию эписомального генома ВЭБ [24].
EBNA-2 и LMP-1 являются основными трансформирующими белками ВЭБ. LMP-1 индуцирует молекулы клеточной адгезии, активирует антиапоптотические белки (BCL2, A20), может имитировать CD40 и через белки TRADD и TRAF запускает сигнальный путь NF-B для стимуляции пролиферации клеток [25]. Аналогично, EBNA-2 играет критическую роль в иммортализации клеток за счет усиления экспрессии каскада генов сигнального пути NOTCH [26].
ВЭБ-позитивный статус оказывает влияние на состав Т-клеточной популяции реактивного микроокружения при кЛХ. Микроокружение опухоли ВЭБассоциированной кЛХ характеризуется значительно более высоким числом CD68+, CD163+ макрофагов, чем в ВЭБ-негативной кЛХ [27]. В зависимости от наличия различных сигналов микроокружения макрофаги могут подвергаться поляризации в отношении двух функциональных состояний: макрофаги фенотипа М1 характеризуются активной выработкой провоспалительных цитокинов и цитотоксических молекул и участвуют в реализации Т-хелперных иммунных реакций 1-го типа (Th1). Для макрофагов фенотипа М2 характерна высокая фагоцитарная активность, они участвуют в Т-хелперных иммунных реакциях 2-го типа (Th2), а также стимулируют процессы пролиферации и ангиогенеза [28],[29]. В составе реактивного микроокружения ВЭБ-позитивной кЛХ преобладают макрофаги с фенотипом М1, а ВЭБ-негативной кЛХ — макрофаги с фенотипом М2 [30].
Прогностическое значение ВЭБ при ЛХ дискутабельно. Два крупных исследования 1997 г. и 1998 г., посвященных изучению влияния ВЭБ на течение ЛХ, выявили лучшие показатели общей выживаемости и достижения полной ремиссии для ВЭБ-положительных случаев по сравнению с ВЭБ-негативной ЛХ [31],[32]. Это несколько удивительно, если учесть, что онкогенный белок LMP-1 высоко экспрессируется в ВЭБ-позитивных клетках Рид — Березовского — Штернберга. Возможно, это связано с тем, что злокачественные клетки ВЭБпозитивной ЛХ более чувствительны к химиотерапевтическим агентам, или ВЭБ-позитивные клетки могут являться мишенью для иммунного цитолиза, особенно после циторедуктивной химиотерапии. Сообщаемая более высокая экспрессия BCL2 при ВЭБ-негативной ЛХ может свидетельствовать о большей устойчивости к апоптозу, индуцированному химиотерапией, в ВЭБ-негативных случаях [33]. Однако по более современным публикациям создается впечатление о негативномвлиянииВЭБна общую выживаемость при ЛХ, что продемонстрировала в своем исследовании группа исследователей из Туниса, которые выявили худшую общую выживаемость ВЭБ-позитивной ЛХ у больных с ранними стадиями заболевания [34].
ВЭБ-позитивная кЛХ, по данным настоящего исследования, составила 11 % от всехслучаевкЛХ. Наиболее часто ВЭБ-позитивными являлись случаи смешанноклеточного варианта кЛХ — 82 %, что соотносится с литературными данными [35],[36]. На втором месте оказалась кЛХ, богатая лимфоцитами, — 33 % случаев кЛХ. Ввиду наличия «перекрестных» морфологических и иммунофенотипических признаков с НЛХЛП [20], экспрессия ВЭБ имеет важное значение в дифференциальной диагностике данных вариантов.
При кЛХ, богатой лимфоцитами, чаще, чем при других подтипах кЛХ, отмечается экспрессия В-клеточных транскрипционных факторов: Oct-1, Oct-2, BOB.1 и BCL6, также в половине случаев отмечается наличие реактивного микроокружения с иммунофенотипом фолликулярных Т-клетокхелперов (Тfh), что делает данный подтип сходным с НЛХЛП. Экспрессия маркеров CD30, CD15, а также маркеров сигнального пути NFkB (REL-B, C-REL, TRAF1, p-50, и MUM.1) сопоставима с кЛХ. Иммунофенотип опухолевых клеток и реактивного микроокружения наиболее соответствует иммунофенотипу неопухолевого аналога — В-клетки позднего этапа герминальной дифференцировки с экспрессией поверхностных маркеров фолликулярной дифференцировки, В-клеточных транскрипционных факторов, активационного антигена CD30 с Tfh реактивным микроокружением [9].
Патоморфологическая диагностика кЛХ, богатой лимфоцитами, сложна ввиду редкости данной нозологическойформы и наличия общих черт с НЛХЛП. Для кЛХ, богатой лимфоцитами, характерен нодулярный характер роста, диффузный рост встречается редко. Нодули небольших размеров, представлены резидуальными лимфоидными фолликулами с резко расширенной зоной мантии, в которой неравномерно разрозненно расположены немногочисленные крупные клетки с морфологией LP-клеток, отдельные — с морфологией клеток Ходжкина и клеток Рид — Березовского — Штернберга [10],[37]. В части фолликулоподобных структур можно обнаружить резидуальные центры размножения, которые, как правило, смещены относительно центра фолликула, но не замещены опухолевыми клетками в отличие от НЛХЛП.
Важным фактором в диагностике кЛХ, богатой лимфоцитами, является иммуногистоархитектоника крупных опухолевых клеток и В-клеточного микроокружения при реакции с антителами к CD20 с визуализацией крупных опухолевых клеток, расположенных в расширенной зоне мантии, что сопоставимо с реакцией с антителами к CD30 (позитивны крупные опухолевые клетки) и к IgD (позитивна расширенная зона мантии в нодулярных структурах). Дифференциальная диагностика данного варианта кЛХ проводится не только с другими вариантами ЛХ, но и с мелкоклеточными В-клеточными лимфомами с нодулярным ростом.
В настоящее время известно, что клетки Ходжкина являются клональными В-клетками с экспрессией CD30 и PAX5, однако классический В-клеточный маркер CD20 экспрессируется только в 20–33 % случаев, а экспрессия другого В-клеточного маркера CD79a отмечается в 8–10 % случаев [38],[39]. Интерпретация позитивного окрашивания опухолевых клеток при кЛХ при реакции с антителами к CD20 зависит от выбранного порогового значения экспрессии. По данным ряда авторов, пороговое значение экспрессии CD20 при кЛХ варьирует от 5 до 50 % позитивных опухолевых клеток [39],[40],[41]. При кЛХ экспрессия CD20 является гетерогенной — частичное окрашивание клеточной мембраны часто слабее, чем в нормальных реактивных В-клетках, и, в основном, наблюдается только в части опухолевых клеток, в отличие от НЛХЛП, при которой опухолевые клетки интенсивно мономорфно экспрессируют CD20. В отличие от НЛХЛП экспрессия CD45, как правило, отсутствует при кЛХ [37].
При оценке экспрессии В-клеточных маркеров в опухолевых клетках необходимо учитывать их интенсивность и наличие градиента экспрессии В-клеточных транскрипционных факторов. Градиент экспрессии PAX5 (слабая ядерная экспрессия в крупных опухолевых клетках по сравнению с интенсивной экспрессией в мелких В-клетках реактивного микроокружения) является важным диагностическим признаком кЛХ.
Особенностью первого представленного клинического наблюдения явилась морфология НЛХЛП с сохранной В-клеточной транскрипционной программой в крупных опухолевых клетках. Однако с учетом наличия интенсивной экспрессии CD30 и позитивной реакции EBER в крупных опухолевых клетках мы отнесли данный случай к кЛХ, богатой лимфоцитами, ВЭБ+, с «перекрестными» признаками с НЛХЛП.
Особенностью второго представленного клинического случая явился «перекрест» морфологической картины, характерной для кЛХ, богатой лимфоцитами, наличие экспрессии ВЭБ и сохранного В-клеточного иммунофенотипа крупных опухолевых клеток (интенсивная экспрессия CD20, CD19, CD79a, транскрипционных факторов В-клеточной дифференцировки: PAX5, BOB.1, гиперэкспрессия Oct-2), что послужило основанием для отнесения данного субстрата к кЛХ, богатой лимфоцитами, ВЭБ+, с «перекрестными» признаками с НЛХЛП.
Таким образом, доля ВЭБ-позитивных случаев кЛХ варьирует в зависимости от иммунокомпетентного статуса хозяина и гистологического варианта. ЛХ с лимфоидным преобладанием включает в себя кЛХ, богатую лимфоцитами, НЛХЛП и транзиторную форму, сочетающую в себе признаки обеих нозологий, для дифференциальной диагностики которых требуется проведение расширенного ИГХ исследования. Экспрессия ВЭБ опухолевыми клетками при ЛХ с лимфоидным преобладанием свидетельствует в пользу кЛХ, богатой лимфоцитами, с транзиторными признаками с НЛХЛП. Дальнейшее изучение патогенетической роли ВЭБ при ЛХ необходимо для разработки терапевтических подходов с использованием таргетной терапии.
Список литературы
1. Rosenthal S.R. Significance of tissue lymphocytes in prognosis of lymphogranulomatosis. Arch Pathol. 1936; 21: 628–46.
2. Jackson H., Parker F. Hodgkin’s disease. I. General considerations. New Engl J Med. 1944; 230(1): 1–8.
3. Jackson H., Parker F. Hodgkin’s disease. II. Pathology. New Engl J Med. 1944; 231(2): 35– 44.
4. Lukes R.J, Butler J.J. The pathology and nomenclature of Hodgkin’s disease. Cancer Res. 1966; 26(6 Part 1): 1063–81.
5. Lukes R.J., Craver L.F., Hall T.C., et al. Report of the nomenclature committee. Cancer Res. 1966; 26(1): 1311.
6. Harris N.L., Jaffe E.S., Stein H., et al. A revised European-American classification of lymphoid neoplasms: A proposal from the International Lymphoma Study Group. Blood. 1994; 84: 1361–92.
7. Jaffe E.S., Harris N.L., Stein H., Vardiman J.W. Pathology and genetics of tumours of haematopoietic and lymphoid tissues. WHO classification of tumours. Lyon: IARC Press; 2001: 239.
8. Diehl V., Sextro M., Franklin J., et al. Clinical presentation, course, and prognostic factors in lymphocyte-predominant Hodgkin’s disease and lymphocyte-rich classical Hodgkin’s disease: Report from the European Task Force on Lymphoma Project on Lymphocyte-Predominant Hodgkin’s Disease. J Clin Oncol. 1999; 17(3): 776–83. DOI: 10.1200/JCO.1999.17.3.776.
9. Nam-Cha S.H., Montes-Moreno S., Salcedo M.T., et al. Lymphocyte-rich classical Hodgkin’s lymphoma: Distinctive tumor and microenvironment markers. Mod Pathol. 2009; 22(8): 1006–15. DOI: 10.1038/modpathol.2009.54.
10. Anagnostopoulos I., Piris M.A., Isaacson P.G., Jaffe E.S., et al. Lymphocyterich classic Hodgkin lymphoma. In: Swerdlow S.H., Campo E., Harris N.L., et al. (eds). WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues. Revised 4th edition. Lyon: IARC Press; 2017: 438–40.
11. Shimabukuro-Vornhagen A., Haverkamp H., Engert A., et al. Lymphocyterich classical Hodgkin’s lymphoma: Clinical presentation and treatment outcome in 100 patients treated within German Hodgkin’s Study Group trials. J Clin Oncol. 2005; 23(24): 5739–45. DOI: 10.1200/JCO.2005.17.970.
12. Stein H., Swerdlow S.H., Gascoyne R.D., et al. Nodular lymphocyte predominant Hodgkin lymphoma. In: Swerdlow S.H., Campo E., Harris N.L., et al. (eds). WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues. Revised 4th edition. Lyon: IARC Press; 2017; 431–4.
13. Anagnostopoulos I., Hansmann M.L., Franssila K., et al. European Task Force on Lymphoma project on lymphocyte predominance Hodgkin disease: Histologic and immunohistologic analysis of submitted cases reveals 2 types of Hodgkin disease with a nodular growth pattern and abundant lymphocytes. Blood. 2000; 96(5): 1889–99. DOI: 10.1182/blood.V96.5.1889.
14. Huppmann A.R., Nicolae A., Slack G.W., et al. EBV may be expressed in the LP cells of nodular lymphocyte predominant Hodgkin lymphoma (NLPHL) in both children and adults. Am J Surg Pathol. 2014; 38(3): 316. DOI: 10.1097/PAS.0000000000000107.
15. Macmahon B. Epidemiological evidence on the nature of Hodgkin’s disease. Cancer. 1957; 10(5): 1045–54.
16. Levine P.H., Ablashi D.V., Berard C.W., et al. Elevated antibody titers to Epstein — Barr virus in Hodgkin’s disease. Cancer. 1971; 27(2): 416–21.
17. Weiss L.M., Strickler J.G., Warnke R.A., et al. Epstein — Barr viral DNA in tissues of Hodgkin’s disease. Am J Pathol. 1987; 129(1): 86–91.
18. Weiss L.M., Chen Y.Y., Liu X.F., Shibata D. Epstein — Barr virus and Hodgkin’s disease. A correlative in situ hybridization and polymerase chain reaction study. Am J Pathol. 1991; 139(6): 1259.
19. Чернова Н.Г., Тихомиров Д.С., Соболева Н.П. и др. Сравнительный анализ серологических маркеров герпесвирусных инфекций и количественных иммуноглобулинопатий у первичных больных ангиоиммунобластной Т-клеточной лимфомой. Вопросы вирусологии. 2018; 63(4): 171–6. DOI: 10.18821/0507-4088-2018-63-4-171-176.
20. Swerdlow S.H., Campo E., Pileri S.A., et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood. 2016; 127(20): 2375–90. DOI: 10.1182/blood-2016-01-643569.
21. Flavell K.J., Murray P.G. Hodgkin’s disease and the Epstein — Barr virus. Mol Pathol. 2000; 53(5): 262. DOI: 10.1136/mp.53.5.262.
22. Evans A.S., Gutensohn N.M. A population-based case-control study of EBV and other viral antibodies among persons with Hodgkin’s disease and their siblings. Int J Cancer. 1984; 34(2): 149–57. DOI: 10.1002/ijc.2910340203.
23. Myriam B.D., Sonia Z., Hanene S., et al. Prognostic significance of Epstein — Barr virus (EBV) infection in Hodgkin lymphoma patients. J Infect Chemother. 2017; 23(3): 121–30. DOI: 10.1016/j.jiac.2016.09.004.
24. Thorley-Lawson D.A. Epstein — Barr virus: Exploiting the immune system. Nat Immunol. 2001; 1(1): 75–82. DOI: 10.1038/35095584.
25. Marques-Piubelli M.L., Salas Y.I., Pachas C., et al. Epstein — Barr virus-associated B-cell lymphoproliferative disorders and lymphomas: A review. Pathology. 2020; 52(1): 40–52. DOI: 10.1016/j.pathol.2019.09.006.
26. Vockerodt M., Yap L.F., Shannon-Lowe C., et al. The Epstein — Barr virus and the pathogenesis of lymphoma. J Pathol. 2015; 235(2): 312–22. DOI: 10.1002/path.4459.
27. Saha A., Robertson E.S. Epstein — Barr virus-associated B-cell lymphomas: Pathogenesis and clinical outcomes. Clin Cancer Res. 2011; 17(10): 3056–63. DOI: 10.1158/1078-0432.CCR-10-2578.
28. Mills C.D. Anatomy of a discovery: M1 and M2 macrophages. Front Immunol. 2015; 6: 212. DOI: 10.3389/fimmu.2015.00212.
29. Монастырская Е.А., Лямина С.В., Малышев И.Ю. М1 и М2 фенотипы активированных макрофагов и их роль в иммунном ответе и патологии. Патогенез. 2008; 6(4): 31–9.
30. Barros M.H., Segges P., Vera-Lozada G., et al. Macrophage polarization refl ects T cell composition of tumor microenvironment in pediatric classical Hodgkin lymphoma and has impact on survival. PloS One. 2015; 10(5): e0124531. DOI: 10.1371/journal.pone.0124531.
31. Morente M.M., Piris M.A., Abraira V., et al. Adverse clinical outcome in Hodgkin’s disease is associated with loss of retinoblastoma protein expression, high Ki67 proliferation index, and absence of Epstein — Barr virus-latent membrane protein 1 expression. Blood. 1997; 90(6): 2429–36.
32. Murray P.G., Billingham L.J., Hassan H.T., et al. Effect of Epstein — Barr virus infection on response to chemotherapy and survival in Hodgkin’s disease. Blood. 1999; 94(2): 442–7
33. Khan G., Gupta R.K., Coates P.J., Slavin G. Epstein — Barr virus infection and bcl-2 proto-oncogene expression. Separate events in the pathogenesis of Hodgkin’s disease? Am J Pathol. 1993; 143(5): 1270–4.
34. Myriam B.D., Sonia Z., Hanene S., et al. Prognostic significance of Epstein — Barr virus (EBV) infection in Hodgkin lymphoma patients. J Infect Chemother. 2017; 23(3): 121–30. DOI: 10.1016/j.jiac.2016.09.004.
35. Azhar M., Din H.U., Muhammad I., et al. Frequency of Epstein — Barr virus in classical Hodgkin lymphoma. J Ayub Med Coll Abbottabad. 2016; 28(2): 271–5.
36. Neto A.E.H., Mayrink G.T.C., Costa L.J., et al. Expression of Epstein — Barr virus in cell of classical Hodgkin’s lymphoma tumor. Blood. 2016; 128(22): 5358. DOI: 10.1182/blood.V128.22.5358.5358.
37. Ковригина А.М., Пробатова Н.А. Лимфома Ходжкина и крупноклеточные лимфомы. Москва: МИА; 2007: 214.
38. Küppers R., Hansmann M.L., Rajewsky K. Clonality and germinal centre Bcell derivation of Hodgkin/Reed — Sternberg cells in Hodgkin’s disease. Ann Oncol. 1998; 9(Suppl 5): s17–20.
39. Tzankov A., Zimpfer A., Pehrs A.C., et al. Expression of B-cell markers in classical Hodgkin lymphoma: A tissue microarray analysis of 330 cases. Mod Pathol. 2003; 16(11): 1141. DOI: 10.1097/01.MP.0000093627.51090.3F.
40. Barakzai M.A., Ahmed S. CD20 positivity in classical Hodgkin’s lymphoma: Diagnostic challenge or targeting opportunity. Indian J Pathol Microbiol. 2009; 52(1): 6. DOI: 10.4103/0377-4929.44952.
41. Rassidakis G.Z., Medeiros L.J., Viviani S., et al. CD20 expression in Hodgkin and Reed — Sternberg cells of classical Hodgkin’s disease: Associations with presenting features and clinical outcome. J Clin Oncol. 2002; 20(5): 1278–87. DOI: 10.1200/JCO.2002.20.5.1278.
Об авторах
И. А. ШуплецоваРоссия
Шуплецова Ирина Александровна, кандидат медицинских наук, врач-патологоанатом патологоанатомического отделения
125167, Москва
А. М. Ковригина
Россия
Ковригина Алла Михайловна, доктор биологических наук, заведующая патологоанатомическим отделением
125167, Москва
Рецензия
Для цитирования:
Шуплецова И.А., Ковригина А.М. Характеристика и частота диагностики вариантов вирус Эпштейна — Барр-позитивной лимфомы Ходжкина с лимфоидным преобладанием в структуре лимфомы Ходжкина. Гематология и трансфузиология. 2021;66(4):567-579. https://doi.org/10.35754/0234-5730-2021-66-4-567-579
For citation:
Shupletsova I.A., Kovrigina A.M. The characterization and frequency of diagnosis of EBV-positive variants with a lymphoid predominance in the structure of Hodgkin lymphoma. Russian journal of hematology and transfusiology. 2021;66(4):567-579. (In Russ.) https://doi.org/10.35754/0234-5730-2021-66-4-567-579
JATS XML











































