Перейти к:
Результаты проспективного исследования по наблюдению больных хроническим миелолейкозом после прекращения терапии ингибиторами тирозинкиназ
https://doi.org/10.35754/0234-5730-2020-65-4-370-385
Аннотация
Введение. Внедрение в клиническую практику ингибиторов тирозинкиназ (ИТК) привело к радикальному изменению прогноза у больных хроническим миелолейкозом (ХМЛ). В связи с нежелательными явлениями терапии ИТК и затратами, связанными с лечением, актуальным является вопрос о возможности прекращения терапии ИТК. Цель: оценить результаты наблюдения больных ХМЛ после прекращения терапии ИТК.
Материалы и методы. В проспективное исследование было включено 98 больных ХМЛ в хронической фазе, соответствующих следующим критериям: терапия любыми ИТК длительностью ≥ 3 лет, глубокий молекулярный ответ (МО, BCR-ABL ≤ 0,01 % IS) длительностью ≥ 2 лет. После прекращения терапии ИТК количественная оценка BCR-ABL проводилась ежемесячно в первые 6 месяцев наблюдения, каждые 2 месяца до 1 года и каждые 3 месяца, начиная со второго года наблюдения. Терапию возобновляли при потере большого МО (БМО, BCR-ABL ≥ 0,1 % IS).
Результаты. Потеря БМО после отмены ИТК отмечалась у 48 (49 %) больных. Выживаемость без потери БМО после прекращения терапии составила 52 % через 24 месяца при медиане наблюдения 35 месяцев (23–52 месяца). Факторами, достоверно связанными с сохранением БМО после отмены терапии, были длительность терапии ИТК, длительность глубокого МО и глубина МО на момент прекращения лечения. Не обнаружено достоверного влияния на вероятность сохранения ремиссии без молекулярного рецидива следующих факторов: пол, возраст, группа риска по Sokal, вид и линия терапии ИТК на момент отмены, а также резистентность к иматинибу в анамнезе. БМО был восстановлен у всех 48 больных, возобновивших терапию ИТК вследствие молекулярного рецидива. У 65 % больных перед прекращением лечения наблюдались нежелательные явления терапии ИТК, которые полностью разрешились у всех больных к 6 месяцам наблюдения. У 42 % больных наблюдался скелетно-мышечный болевой синдром («синдром отмены») в период наблюдения без терапии ИТК, который не привел к возобновлению ИТК ни у одного больного. Развитие «синдрома отмены» ассоциировалось со старшим возрастом и более длительным сроком терапии ИТК перед прекращением лечения.
Заключение. Выживаемость без молекулярного рецидива у больных ХМЛ в ремиссии без лечения (РБЛ) сопоставима с данными других исследований. Безопасность наблюдения в РБЛ подтверждается отсутствием случаев прогрессии заболевания и восстановлением БМО после возобновления терапии ИТК у 100 % больных.
Ключевые слова
Для цитирования:
Туркина А.Г., Петрова А.Н., Челышева Е.Ю., Шухов О.А., Цыба Н.Н., Голенков А.К., Высоцкая Л.Л., Быкова А.В., Немченко И.С., Гусарова Г.А., Поспелова О.М., Гурьянова М.А., Мартынкевич И.С., Абдуллаев А.О., Судариков А.Б., Куликов С.М., Савченко В.Г. Результаты проспективного исследования по наблюдению больных хроническим миелолейкозом после прекращения терапии ингибиторами тирозинкиназ. Гематология и трансфузиология. 2020;65(4):370-385. https://doi.org/10.35754/0234-5730-2020-65-4-370-385
For citation:
Turkina A.G., Petrova A.N., Chelysheva E.Yu., Shukhov O.A., Tsyba O.N., Golenkov A.K., Vysotskaia L.L., Bykova A.V., Nemchenko I.S., Gusarova G.A., Pospelova O.M., Gurianova M.A., Martynkevich I.S., Abdullaev A.O., Sudarikov A.B., Kulikov S.M., Savchenko V.G. A prospective study of the monitoring of patients with chronic myeloid leukemia upon withdrawal of tyrosine kinase inhibitor therapy. Russian journal of hematology and transfusiology. 2020;65(4):370-385. (In Russ.) https://doi.org/10.35754/0234-5730-2020-65-4-370-385
Введение
Внедрение в клиническую практику ингибиторов тирозинкиназ (ИТК) привело к радикальному изменению прогноза у больных хроническим миелолейкозом (ХМЛ). Продолжительность жизни больных ХМЛ при проведении терапии ИТК и достижении большого молекулярного ответа (БМО) стала сопоставимой с общепопуляционной продолжительностью жизни [1][2][3]. При терапии ИТК в постоянном режиме в течение многих лет состояние больных в значительной степени обусловлено не симптомами ХМЛ, а клиническими проявлениями сопутствующих заболеваний, на которые могут оказывать влияние длительно существующие нежелательные явления (НЯ) терапии ИТК («токсичность» терапии). В связи с НЯ терапии ИТК и затратами, связанными с лечением, актуальным является вопрос о возможности прекращения терапии ИТК. В нескольких исследованиях [4][5][6] было установлено, что примерно у половины больных ХМЛ со стабильным глубоким молекулярным ответом (МО) возможно прекращение приема ИТК и сохранение ремиссии без лечения (РБЛ). При возобновлении лечения в случае развития молекулярного рецидива сохранялась чувствительность опухолевых клеток к воздействию ИТК. При продолжении лечения у больных с устойчивым глубоким МО риск прогрессии ХМЛ и смерти от ХМЛ — минимальный [7][8]. Для разработки клинических рекомендаций по безопасной отмене терапии ИTK необходимо оценить факторы, ассоциированные с сохранением РБЛ.
Опубликовано множество сообщений, в которых обсуждаются допустимые критерии отмены и возобновления терапии ИТК [4–20]. Исследователи придерживаются мнения о том, что отмена терапии ИТК нецелесообразна у больных, у которых имеется высокий риск прогрессии ХМЛ в дебюте заболевания (прогностическая шкала Sokal [21]), у больных с предшествующей историей резистентности к ИТК, а также при наличии дополнительных хромосомных аномалий в анамнезе [4][13][14][15]. Не рекомендована отмена терапии больным с атипичными вариантами транскрипта BCR-ABL (c3a2, e1a2, b2a3, b1a1, e1a3), при наличии которых затруднена стандартизированная оценка минимальной остаточной болезни (МОБ) [4, 14, 15]. В качестве благоприятных факторов, ассоциированных со стабильностью РБЛ, отмечены продолжительность терапии ИТК и длительность глубокого МО [9][13][20]. Значение других возможных факторов (глубина МО, группа риска, возраст, предварительное лечение интерфероном) не определено, данные разнообразны и часто противоречивы [22]. В различных клинических исследованиях отмечалась вариабельность критериев отмены ИТК и показаний к возобновлению лечения, что могло сказаться на оценке результатов исследований и определении факторов прогноза. В первые исследования по наблюдению в РБЛ включали только больных с неопределяемым уровнем экспрессии BCR-ABL, а молекулярный рецидив определялся как повторное выявление положительного результата полимеразной цепной реакции (ПЦР) после отмены лечения, без учета уровня BCR-ABL [16]. В более поздних исследованиях критерием включения являлось наличие глубокого МО, допускающего остаточную экспрессию BCR-ABL в пределах глубокого МО (МО4–МО4,5), а молекулярный рецидив определяли как потерю БМО (BCR-ABL > 0,1 %). При использовании такой характеристики молекулярного рецидива в исследованиях A-STIM [17] и KID [18] вероятность сохранения БМО через 24 месяца после отмены иматиниба составила 59–61 %. В самом крупном исследовании EURO-SKI [19] выживаемость без потери БМО на этом же сроке составила 52 %.
Цель данного исследования — оценить результаты наблюдения больных ХМЛ при прекращении терапии ИТК.
Материалы и методы исследования
Дизайн работы. В задачи исследования входила оценка результатов наблюдения больных ХМЛ после отмены ИТК в первом российском проспективном исследовании: определение выживаемости без потери БМО на сроках 6, 12, 24 и 36 месяцев после отмены ИТК; оценка времени до восстановления БМО и глубокого МО после возобновления лечения у больных с молекулярным рецидивом и определение клинических параметров, ассоциированных с сохранением БМО после прекращения приема ИТК. Оценивали долю больных с разрешением токсичности терапии ИТК и число больных с развитием НЯ, связанных с отменой ИТК, — «синдром отмены» (СО).
Российский протокол проспективного нерандомизированного исследования по оценке стабильности молекулярной ремиссии после прекращения приема ИТК больными ХМЛ RU-SKI был разработан и утвержден в ФГБУ «НМИЦ гематологии» Минздрава России в марте 2015 г. на основании модификации протокола европейского многоцентрового исследования EURO-SKI [13]. Реализация протокола выполнялась в рамках клинической апробации Минздрава России «Метод наблюдения за больными хроническим миелолейкозом с глубокой молекулярной ремиссией без воздействия ингибиторов тирозинкиназ под контролем молекулярно-генетических методов исследования». Клиническая апробация была утверждена в сентябре 2015 г., протокол клинической апробации размещен на сайте Минздрава России (ID № 18-10).
Критерии включения в исследование: ХМЛ в хронической фазе (ХФ); возраст старше 18 лет; терапия любыми ИТК в первой или второй линии лечения сроком не менее 3 лет; глубокий МО (как минимум МО4) длительностью не менее 2 лет; подтверждение глубокого МО по меньшей мере тремя результатами ПЦР в течение года (± 2 месяца) перед включением в исследование при отсутствии результатов с уровнем транскрипта > 0,01 % за этот период времени (выполнение третьего подтверждающего анализа допускалось при скрининге); подтверждение глубокого МО в центральной стандартизированной лаборатории перед отменой ИТК.
Критерии исключения из исследования: возраст моложе 18 лет; неспособность больного дать информированное согласие; недееспособность или невозможность распоряжаться собой; планируемая или проведенная ранее трансплантация аллогенных стволовых гемопоэтических клеток.
С августа 2015 г. по декабрь 2017 г., согласно критериям включения, был отобран 151 больной, однако в исследование были включены 98 (65 %) больных, 53 (35 %) больных не были включены. Причины невключения в протокол: 39 (26 %) больных отказались от участия в исследовании из-за страха рецидива или невозможности посещения центра; у 10 (7 %) больных — недостаточный срок наблюдения или нерегулярный молекулярный мониторинг перед отменой ИТК, у 4 (2,6 %) больных не был подтвержден глубокий МО на скрининге.
Определение МО и мониторинг уровня BCR-ABL после отмены ИТК. Уровень BCR-ABL оценивали с помощью количественной ПЦР в режиме реального времени в лаборатории молекулярной гематологии «ФГБУ НМИЦ гематологии» Минздрава России. По результатам международной стандартизации с европейскими лабораториями EUTOS, ELN коэффициент пересчета по международной шкале (international scale; IS) составил 1,1 [23]. Глубокий МО расценивали как МО 4,0 при определяемом уровне BCR-ABL ≤ 0,01 % (IS), включая отсутствие определяемого транскрипта BCR-ABL при наличии > 10 000 копий ABL. Глубокий МО расценивали как МО 4,5 при определяемом уровне BCR-ABL ≤ 0,0032 % (IS) [23], включая отсутствие определяемого транскрипта BCR-ABL при наличии > 32 000 копий ABL. Образцы крови, содержащие < 10 000 или < 32 000 копий ABL, считались не подлежащими оценке в отношении глубокого МО 4,0 и глубокого МО 4,5 соответственно. После прекращения терапии ИТК количественная оценка BCR-ABL проводилась ежемесячно в первые 6 месяцев наблюдения без терапии, каждые 2 месяца, в месяцы 8–12 и каждые 3 месяца, начиная со второго года наблюдения без терапии.
Определение молекулярного рецидива и возобновление лечения. Молекулярным рецидивом считали утрату БМО. Потерей БМО считали повышение уровня транскрипта BCR-ABL > 0,1 % IS [23] (однократное подтверждение). В случае развития молекулярного рецидива возобновляли терапию тем же ИТК, что и до прекращения лечения. При непереносимости терапии производилась смена ИТК. После возобновления терапии ИТК молекулярный мониторинг, клиническую оценку и оценку качества жизни больных проводили каждые 3 месяца до повторного достижения глубокого МО плюс еще 6 месяцев, после чего больные исключались из исследования.
Основной задачей исследования являлась оценка выживаемости без потери БМО после прекращения терапии ИТК. Дополнительные задачи: выявление клинических и биологических факторов, влияющих на сохранение БМО после прекращения приема ИТК; оценка восстановления БМО и МО4 после возобновления приема ИТК при молекулярном рецидиве, оценка доли больных с разрешением НЯ после отмены терапии ИТК и описание новых НЯ после отмены ИТК или СО. Под СО подразумевали скелетно-мышечный болевой синдром, возникающий после отмены терапии ИТК, описанный в исследованиях по наблюдению в РБЛ [24][25]. В группу СО были включены больные как с впервые возникшими скелетно-мышечными болями, так и с усилением выраженности симптомов, обусловленных существующими заболеваниями опорно-двигательного аппарата.
Протокол исследования утвержден в локальном этическом комитете ФГБУ «НМИЦ гематологии» Минздрава России. Исследования проводились в соответствии с Хельсинкской декларацией Всемирной медицинской ассоциации, все больные подписали информированное согласие.
Статистический анализ. При статистической обработке данных использовали методы описательной статистики, частотного и событийного анализа. Оценку выживаемости осуществляли методом Каплана — Мейера. Для описания восстановления БМО и МО4 использовали оценки функции кумулятивной инцидентности. При расчете выживаемости без потери БМО событием считали увеличение уровня относительной экспрессии BCR-ABL более 0,1 % по данным хотя бы одного анализа. Начальной точкой являлась дата прекращения терапии, данные цензурировались датой последнего молекулярного анализа. Сравнительный анализ выживаемости проводили с использованием логрангового критерия для категориальных и целочисленных факторов и с помощью регрессии Кокса для непрерывных переменных. Различия считали статистически значимыми при уровне p ≤ 0,05.
Результаты
Характеристика больных на момент отмены ИТК. Характеристика больных на момент включения в протокол представлена в таблице 1.
Таблица 1. Клинико-демографическая характеристика 98 больных ХМЛ с глубоким МО на момент отмены терапии ИТК
Table 1. Clinical and demographic profile of 98 CML patients with DMR at TKI withdrawal
Характеристики Parameter | Значения Value |
Всего больных, n (%) Total patients, n (%) | 98 (100) |
Возраст на момент отмены ИТК, Ме Age at TKI withdrawal, Mе (min-max), years | 46 (22–80) |
Мужчины : женщины, n (%) Males : females, n (%) | 49(50):49(50) |
Группа риска по Sokal* на момент установления диагноза: Sokal risk group at diagnosis: | |
Низкий риск, n (%) Low risk, n (%) | 59 (60,2) |
Промежуточный риск, n (%) Intermediate risk, n (%) | 25 (25,5) |
Высокий риск, n (%) High risk, n (%) | 10 (10,2) |
Нет данных о группе риска, n (%) No data on risk group, n (%) | 6 (4,1) |
Группа риска ELTS** на момент установления диагноза: ELTS** risk group at diagnosis: | |
Низкий риск, n (%) Low risk, n (%) | 87 (88,8) |
Промежуточный риск, n (%) Intermediate risk, n (%) | 5 (5,1) |
Высокий риск, n (%) High risk, n (%) | 2 (2) |
Нет данных о группе риска, n (%) Unknown risk, n (%) | 4 (4,1) |
Длительность ХМЛ от момента диагноза до отмены терапии ИТК, Ме (мин-макс), лет CML duration from diagnosis to TKI withdrawal, Me (min-max), years | 8,5 (3–21,2) |
Длительность терапии ИТК до отмены, Ме (мин-макс), лет TKI therapy duration until withdrawal, Me (min-max), years | 8,3 (3–16,2) |
Длительность глубокого МО, Ме (мин-макс), лет DMR duration, Me (min-max), years | 3,2 (2–10,7) |
Глубина МО на момент отмены терапии МО4,0:МО4,5, n (%) MR depth at withdrawal, MR4.0 : MR4.5, n (%) | 10(10,2):88(89,8) |
Примечание. * — группа риска по Sokal [21]; ** — группа риска ELTS [26]; ХМЛ — хронический миелолейкоз; глубокий МО — глубокий молекулярный ответ; ИТК — ингибиторы тирозинкиназ; Ме — медиана; мин-макс — минимум-максимум; МО4,0 — глубокий молекулярный ответ МО4; МО4,5 — глубокий молекулярный ответ МО4,5.
Note. *— Sokal risk group [21]; **— ELTS risk group [26] CML — chronic myeloid leukaemia; DMR — deep molecular response; TKIs — tyrosine kinase inhibitors; Mе — median; min-max — minimum-maximum; MR4.0 — deep molecular response MR4.0; MR4.5 — deep molecular response MR4.5.
До отмены терапии ИТК 67 (68,4 %) больных получали терапию только ИТК первого поколения — иматинибом. Терапия ИТК второго поколения (ИТК2) проводилась у 31 (31,6 %) больного. ИТК2 в первой и второй линиях лечения получали 11 (30 %) и 20 (65 %) больных соответственно. У 29 (94 %) до отмены лечения применялся нилотиниб, у 2 (6 %) — дазатиниб. Причинами перехода на ИТК2 во второй линии терапии у 20 больных были: 1) неудача лечения иматинибом в стандартной или повышенной дозе у 9 больных; 2) непереносимость терапии иматинибом у 9 больных; 3) перевод на ИТК2 по решению врача при отсутствии признаков резистентности или токсичности у 2 больных (условно эти больные отнесены в группу непереносимости иматиниба). У 13 (13,2 %) больных до начала терапии ИТК проводилась терапия α-интерфероном (ИФН).
Отмена ИТК в анамнезе и возобновление приема ИТК до включения в данное исследование были отмечены у 8 (8,2 %) больных (из них 5 больных получали иматиниб и 3 — нилотиниб во 2-й линии лечения). Поскольку больные полностью соответствовали критериям включения, они были включены в исследование с целью повторной попытки отмены терапии. Характеристика терапии перед прекращением лечения представлена в таблице 2.
Таблица 2. Характеристика терапии больных ХМЛ перед прекращением лечения
Table 2. Baseline therapy description in CML patients prior to withdrawal
Терапия перед прекращением лечения Therapy prior to withdrawal | Число больных, n (%) Number of patients, n (%) |
Иматиниб Imatinib | 67 (68,4) |
ИТК2 (всего) 2G-TKI (total) | 31 (31,6) |
Нилотиниб Nilotinib | 29 (94) |
Дазатиниб Dasatinib | 2 (6) |
ИТК2 в 1-й линии терапии 2G-TKI in therapy line 1 | 11 (35) |
ИТК2 во 2-й линии терапии 2G-TKI in therapy line 2 | 20 (65) |
Повторная попытка прекращения терапии Second withdrawal attempt | 8 (8,2) |
Примечание. ХМЛ — хронический миелолейкоз; ИТК2 — ингибиторы тирозинкиназ второго поколения.
Note. CML — chronic myeloid leukemia; TKI — tyrosine kinase inhibitor; 2G-TKI — second generation tyrosine kinase inhibitor.
Выживаемость без потери БМО. Медиана времени наблюдения больных после отмены ИТК составила 35 месяцев (23–52 месяца). Потеря БМО после отмены ИТК отмечалась у 48 (49 %) больных. У большинства больных (42 из 48, 87,5 %) молекулярный рецидив был диагностирован через 6 месяцев наблюдения без терапии. Медиана времени до потери БМО составила 3 месяца (от 1 до 21 месяца). Выживаемость без потери БМО после прекращения приема ИТК составила 57, 54, 52 и 50 % через 6, 12, 24 и 36 месяцев соответственно (рис. 1А). У всех 48 больных с молекулярным рецидивом была возобновлена терапия ИТК. Ни один больной не возобновил лечение без потери БМО.
Молекулярный рецидив был диагностирован у 6 из 8 больных с повторной отменой ИТК. Выживаемость без потери БМО через 36 месяцев у больных с повторной попыткой прекращения лечения составила 25 %, что почти в 2 раза меньше, чем у больных, прекративших лечение в первый раз (53 %), однако различия статистически недостоверны (р = 0,116, рис. 1B). Анализ факторов, влияющих на выживаемость без потери БМО после прекращения терапии, проводили в группе, в которой отмена выполнялась впервые, т. е. из анализа были исключены 8 больных, у которых была в анамнезе отмена лечения. Гематологических рецидивов после отмены ИТК не было отмечено ни в одном случае.
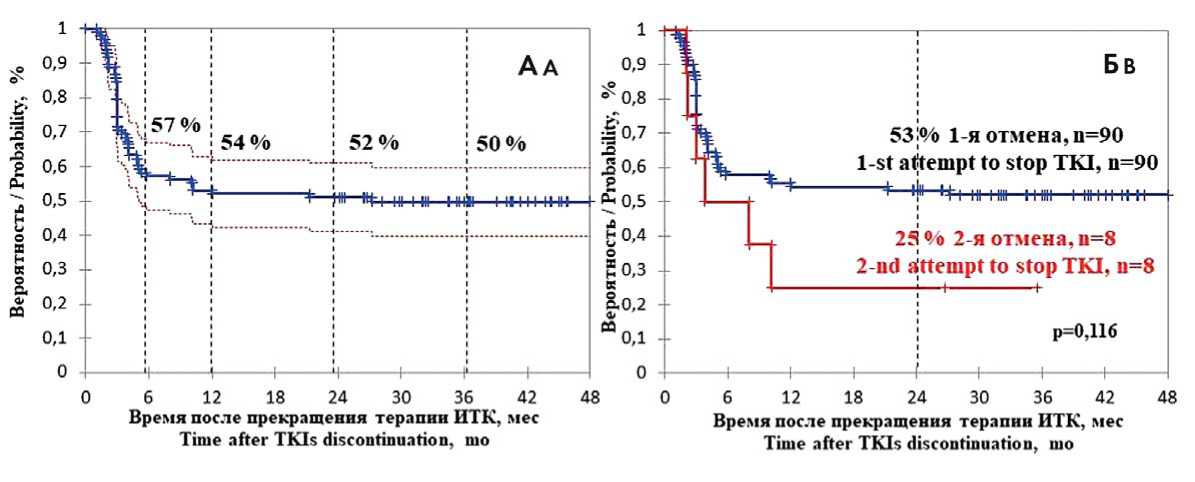
Рисунок 1. А — выживаемость без потери большого молекулярного ответа у 98 больных ХМЛ после прекращения терапии ингибиторами тирозинкиназ. Б — выживаемость без потери большого молекулярного ответа в зависимости от наличия неудачной попытки прекращения терапии в анамнезе; ИТК — ингибиторы тирозинкиназ; мес. — месяцы
Figure 1. A — MMR loss-free survival in 98 CML patients after TKI therapy withdrawal. B — Correlation between MMR loss-free survival and presence of unsuccessful withdrawals in history; TKIs — tyrosine kinase inhibitors; mo — months
Выживаемость без потери БМО в зависимости от вида ИТК и линии терапии. При анализе выживаемости без потери БМО в зависимости от вида ИТК и линии терапии достоверных различий не выявлено (р = 0,133) (рис. 2). Выживаемость без потери БМО через 36 месяцев составила 53, 70 и 39 % у больных, получавших перед отменой лечения иматиниб, ИТК2 в первой линии и ИТК2 во второй линии терапии соответственно. Сроки терапии ИТК2 в первой линии были достоверно меньше, чем при применении иматиниба в первой линии и ИТК2 во второй линии. Медиана длительности терапии ИТК 2-го поколения составила 3,4 года (3–8,6 года) по сравнению с медианой длительности терапии иматинибом 8 лет (3–16,2 года), р < 0,0001 (табл. 3).
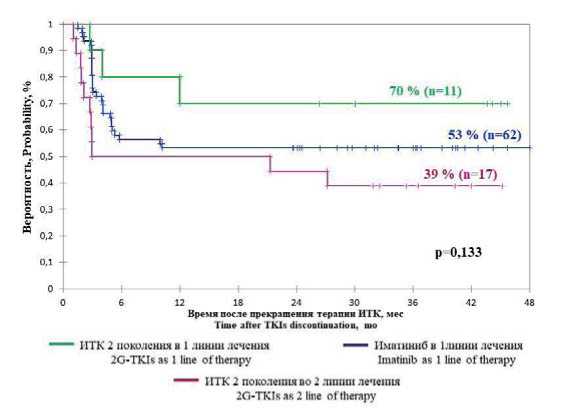
Рисунок 2. Выживаемость без потери большого молекулярного ответа у больных ХМЛ в зависимости от вида и линии терапии на момент прекращения лечения; ИТК — ингибиторы тирозинкиназ; ИТК2 — ингибиторы тирозинкиназ 2-го поколения; мес. — месяцы
Figure 2. Correlation between MMR loss-free survival in CML patients, type and line of therapy at withdrawal; TKIs — tyrosine kinase inhibitors; 2G-TKIs — second generation tyrosine kinase inhibitors; mo — months
Таблица 3. Сроки терапии иматинибом и ИТК 2-го поколения в первой и второй линиях лечения перед прекращением терапии
Table 3. Duration of imatinib and 2G-TKI therapy in lines 1 and 2 prior to withdrawal
Вид терапии Therapy type | Длительность терапии, Mе (мин-макс), годы Therapy duration, Me |
Все больные (n = 90) All patients (n = 90) | 7,6 (3–16,2) |
Иматиниб (n = 62) Imatinib (n = 62) | 8 (3–16,2) |
ИТК2 в первой линии (n = 11) 2G-TKI in therapy line 1 (n =11) | 3,4 (3–8,6) |
ИТК2 во второй линии (n = 17) 2G-TKI in therapy line 2 (n =17) | 7,7 (3,3–14,9)* |
Примечание. * — общая длительность терапии иматинибом + ИТК2; Ме — медиана; мин-макс — минимум-максимум; ИТК2 — ингибиторы тирозинкиназ второго поколения.
Note. *— total duration of imatinib + 2G-TKI therapy, 2G-TKI — second generation tyrosine kinase inhibitors; Mе — median; min-max — minimum-maximum.
Факторы, ассоциированные с выживаемостью без потери БМО. Для определения факторов, ассоциированных с выживаемостью без потери БМО, выполнен однофакторный анализ, в который были включены 90 больных с впервые выполненной отменой терапии. Проанализированы следующие факторы: возраст, пол, группа риска Sokal [21], предшествующая резистентность к иматинибу в анамнезе, длительность терапии ИТК, длительность глубокого МО и глубина МО на момент отмены терапии (табл. 4). По глубине МО больные разделены на подгруппу только с МО4 и подгруппу c МО4,5 и глубже. В анализ не включена группа риска по новой прогностической шкале ELTS [26] в связи с тем, что у 90 % больных был низкий риск по ELTS [26].
При анализе вероятности сохранения БМО в зависимости от возраста, пола, группы риска Sokal [21] достоверных различий не выявлено. Наличие в анамнезе резистентности к терапии иматинибом у больных, получавших ИТК2 во второй линии перед отменой лечения, также оказалось незначимым. Достоверно связанными с сохранением БМО оказались следующие факторы: длительность терапии ИТК (р = 0,0131, отношение рисков (ОР) = 1,1264, 95 % доверительный интервал (ДИ) 1,0253–1,2374), длительность глубокого МО (р = 0,0468, ОР = 1,1806, 95 % ДИ 1,0024–1,3905) и глубина МО на момент прекращения лечения (р = 0,0002) (табл. 4).
Таблица 4. Сравнительный анализ факторов, ассоциированных с выживаемостью без потери БМО после отмены ИТК (n = 90)
Table 4. Description of factors associated with MMR loss-free survival after withdrawal (n = 90)
Факторы Factors | Выживаемость без потери БМО (24 мес.) Survival at no MMR loss (24 months) | р |
Возраст, годы: ≤ 46 / > 46 Age, years: ≤ 46 / > 46 | 59 % / 4 8% | 0,277 |
Мужчины / Женщины Males / Females | 53 % / 53 % | 0,9 |
Группа риска Sokal*: низкая/промежуточная/высокая Sokal risk group*: Low/Intermediate/High | 48 %/ 60 % / 44 % | 0,57 |
Продолжительность терапии ИТК, мес TKI treatment duration, months | Непрерывный ряд Continuous row | 0,0131** |
Продолжительность глубокого МО, мес DMR duration, months | Непрерывный ряд Continuous row | 0,0468** |
Глубина ответа MО4,5 против MО4 Depth of response MR4.5 vs. MR4 | 58 % / 10 % | 0,0002** |
Предшествующая резистентность к иматинибу: да / нет Pre-resistance to imatinib: yes / no | 50 % / 30 % | 0,77 |
Примечание. *группа риска Sokal [21], ** — различия достоверны, БМО — большой молекулярный ответ; ИТК — ингибиторы тирозинкиназ; глубокий МО — глубокий молекулярный ответ; МО4,0 — глубокий молекулярный ответ МО4; МО4,5 — глубокий молекулярный ответ МО4,5.
Note. * Sokal risk group [21], **Significant difference, MMR — major molecular response; TKIs — tyrosine kinase inhibitors; deep MR — deep molecular response; MR4 — deep molecular response MR4; MR4.5 — deep molecular response MR4.5.
Восстановление молекулярного ответа у больных ХМЛ с молекулярным рецидивом после возобновления терапии ИТК. Терапия ИТК была возобновлена у всех 48 больных, у которых был потерян БМО. Медиана времени от момента диагностики молекулярного рецидива до начала терапии составила 17 дней (6–254 дня). У 43 (90 %) больных терапия была возобновлена в срок ≤ 30 дней. У 5 больных были задержки с возобновлением терапии, сроки которых составили от 48 до 254 дней (медиана — 100 дней) в связи со следующими причинами: беременность (n = 2), курс терапии по поводу олигоспермии (n = 1), отсутствие связи с больным (n = 2). У всех 5 больных был восстановлен БМО (в сроки от 86 до 108 дней) и глубокий МО (в сроки от 91 до 299 дней). Лечение возобновляли тем же ИТК, который больные получали до отмены терапии. Исключение составили 3 больных. У 2 из них наблюдалась токсичность терапии предыдущего ИТК, в связи с чем была выполнена смена ИТК: одному больному в связи с длительной гиперхолестеринемией на фоне лечения нилотинибом произведена смена ИТК на бозутиниб; еще одной больной в связи с язвенным колитом 3-й степени на фоне приема дазатиниба был назначен нилотиниб. Одной больной по решению лечащего врача была произведена смена с иматиниба на нилотиниб с целью более быстрой индукции ответа и безопасного планирования беременности. БМО был восстановлен у всех больных, возобновивших терапию ИТК. Кумулятивная частота восстановления БМО составила 100 % к 15 месяцам (рис. 3). Медиана времени до восстановления БМО составила 3,1 месяца (0,4–15 мес). Кумулятивная частота восстановления глубокого МО4 и МО4,5 к 24 месяцам составила 95 и 92 % соответственно (рис. 3). Больные с глубиной ответа МО4 на момент прекращения терапии (n = 8) были исключены из анализа кумулятивной частоты восстановления МО4,5. У 6 из 8 больных с изначальной глубиной ответа МО4 на момент отмены ИТК после возобновления лечения был достигнут более глубокий МО4,5.
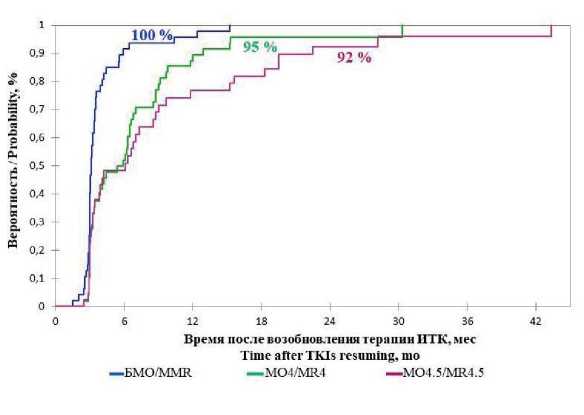
Рисунок 3. Кумулятивная частота восстановления большого МО, глубокого молекулярного ответа МО4 и МО4,5 после возобновления лечения ингибиторами тирозинкиназ у 48 больных ХМЛ; ИТК — ингибиторы тирозинкиназ; мес — месяцы; БМО — большой молекулярный ответ; МО4 — глубокий молекулярный ответ МО4; МО4,5 — глубокий молекулярный ответ МО4,5
Figure 3. Cumulative recovery rate of MMR, deep MRs MR4 and MR4.5 upon TKI resumption in 48 CML patients; TKIs — tyrosine kinase inhibitors; mo — months; MMR — major molecular response; MR4 — deep molecular response MR4; MR4.5 — deep molecular response MR4.5
Разрешение токсичности ИТК. У 64 (65 %) больных перед прекращением лечения наблюдались НЯ терапии ИТК. В 36 (56 %) случаях отмечались симптомы нескольких НЯ. У 47 (74 %) больных наблюдались НЯ 1-й степени, у 15 (23 %) — 2-й степени, у 2 (3 %) — 3-й степени. Гематологическая токсичность была выявлена у одного больного (тромбоцитопения 1-й степени). В структуре негематологической токсичности у больных, получавших терапию иматинибом, преобладали отеки (56 %), судороги (39 %), слабость (15 %) и тошнота (15 %). У больных, получавших нилотиниб, наиболее часто наблюдались сыпь (9 %) и лабораторные изменения (4,7 %) в виде гиперхолестеринемии, гипербилирубинемии и повышения активности печеночных трансаминаз. Кардиоваскулярные события на терапии нилотинибом наблюдались в 1 случае. У 1 больного в результате лечения дазатинибом развился язвенный колит. В течение 3 месяцев наблюдения без терапии клинические проявления токсичности разрешились у 61 (95 %) больного, к 6 месяцам наблюдения — у всех больных.
Характеристика СО ИТК. Развитие СО после отмены ИТК отмечалось у 41 (42 %) из 98 больных. Медиана срока развития СО составила 2 месяца (от 1 до 7 месяцев). Клиническими проявлениями СО были артралгии, миалгии, оссалгии или сочетание этих симптомов у 19 (46 %), 2 (5 %), 1 (2,4 %) и 17 (41 %) больных соответственно. У 29 (30 %) больных СО констатирован на основании симптомов, возникших впервые после отмены ИТК, у 12 (29 %) наблюдалось усиление ранее наблюдавшихся симптомов, обусловленных сопутствующими заболеваниями. У 2 больных кроме миалгий и артралгий отмечены другие НЯ, нетипичные для СО: головная боль (n = 1), парестезии кистей (n = 1). У большинства больных — 39 (95 %) — СО был 1–2-й степени, у 2 (5 %) больных — 3-й степени.
Медиана длительности клинических проявлений СО составила 5 месяцев (1–35 месяцев). СО полностью регрессировал у 35 (85 %) больных в период наблюдения без терапии: у 10 больных мышечно-скелетные боли уменьшились самостоятельно, без терапии; 12 больным потребовалось применение нестероидных противовоспалительных препаратов. У 2 больных проведены кратковременные курсы терапии стероидными гормонами: у больного болезнью Бехтерева (в связи с усилением болей после отмены) и у больной саркоидозом. Никто из больных не возобновил прием ИТК из-за СО. У 11 больных с молекулярным рецидивом СО быстро купировался после возобновления терапии ИТК. Риск развития СО достоверно ассоциирован со старшим возрастом и более длительным сроком терапии ИТК перед прекращением лечения (р < 0,039 и р < 0,001 соответственно). Взаимосвязи других факторов (пол, рост, вес, индекс массы тела, группа риска Sokal [21]) с развитием СО не установлено [27].
Обсуждение
Наблюдение за больными ХМЛ с глубоким МО после отмены ИТК под контролем молекулярно-генетических исследований показало, что выживаемость без молекулярного рецидива через 12, 24 и 36 месяцев составила 54, 52 и 50 % соответственно. Полученные результаты сопоставимы с данными многоцентрового исследования EURO-SKI, в котором выживаемость без потери БМО в те же сроки была 56, 49 и 47 % соответственно [13].
Как и в других исследованиях, наиболее часто молекулярные рецидивы у больных, включенных в настоящее исследование, отмечены в течение первых 6 месяцев после отмены ИТК (88 % от всех случаев потери БМО). На 2-м году после отмены ИТК вероятность потери БМО существенно уменьшается. После 3 лет наблюдения не зарегистрированы случаи потери БМО, однако в исследовании EURO-SKI [19] сообщается о возможности развития поздних рецидивов, в том числе и после 3 лет наблюдения в РБЛ. Таким образом, представляется целесообразным продолжение молекулярного мониторинга больных в РБЛ на поздних сроках после отмены ИТК (более 3 лет).
У 90 % больных терапия была возобновлена в срок менее 30 дней после потери БМО. Не было отмечено ни одного случая развития гематологического рецидива. Однако даже при проспективном наблюдении нельзя исключить вероятность задержки с возобновлением терапии по разным причинам. В настоящем исследовании такими причинами у 5 больных были беременность в период РБЛ, проведение терапии и отдельные случаи непонимания больными важности своевременного возобновления терапии. В предыдущей публикации [28], по данным наблюдения в РБЛ больных ХМЛ с глубоким МО вне проспективного протокола («историческая группа»), задержки с возобновлением лечения после констатации молекулярного рецидива были у 18 (25 %) из 70 больных, потеря гематологического ответа отмечалась у 2 (2,8 %) больных.
Все молекулярные рецидивы в настоящем исследовании были обратимы: у всех больных восстановился БМО после возобновления приема ИТК. В связи с этим выполнение регулярного молекулярного мониторинга и своевременное возобновление лечения являются обязательным условием безопасного наблюдения в РБЛ.
В настоящем исследовании не выявлено различий в сохранении РБЛ в зависимости от применяемого ранее препарата (иматиниб, ИТК2) или линии терапии, что соответствует данным других клинических исследований, которые не подтвердили преимущества терапии ИТК2 для сохранения БМО после отмены терапии [12][29][30]. Однако число больных, получавших ИТК2 в настоящем исследовании как в первой, так и во второй линиях терапии, относительно небольшое (11 и 20 больных соответственно). Значение применения ИТК2 в первой линии лечения для сохранения РБЛ после отмены терапии требует отдельного изучения. В настоящее время только в показаниях к применению нилотиниба упоминается «возможность отмены терапии при стабильном глубоком МО» [31]. Терапию нилотинибом при этом рекомендовано проводить не менее 3 лет [31]. Вероятность сохранения РБЛ после отмены ИТК2 во второй линии у больных составила 39 %. Такие относительно низкие показатели могут быть обусловлены тем, что у 8 из 20 больных, получавших ИТК2 во второй линии терапии, на предыдущих этапах была неудача терапии иматинибом в первой линии (резистентность к терапии); у 9 больных с предыдущей непереносимостью иматиниба длительные перерывы в лечении также могли привести к потере достигнутого ответа. Неблагоприятное значение предыдущей резистентности к терапии иматинибом было показано в нескольких исследованиях. В японском исследовании DADI в группе больных с резистентностью к иматинибу выживаемость без потери БМО составила всего 8 % [29]. По данным французского исследования STOP-2G-TKI, выявлены меньшие различия: при отмене ИТК2 у больных с субоптимальным ответом/резистентностью вероятность сохранения РБЛ составила 42 % против 67 % в группе с непереносимостью терапии иматинибом [12]. В настоящем исследовании достоверных различий в сохранении РБЛ в зависимости от предыдущей резистентности или непереносимости иматиниба не выявлено, но нельзя исключить, что отсутствие или потеря ответа в первой линии терапии могли внести определенный вклад в сохранение БМО после отмены ИТК. Для оценки этого фактора требуется большее число наблюдений.
При анализе факторов, влияющих на сохранение РБЛ в настоящем исследовании, значимыми оказались общая продолжительность терапии ИTK, длительность МО и глубина МО. Эти же факторы были определены как наиболее значимые для сохранения РБЛ в других исследованиях [13][16][20]. Однако вопрос о значении глубины МО до отмены ИТК (МО4 или МО4,5) остается спорным. В ряде исследований отмечено, что более глубокий МО связан с сохранением РБЛ [20][32], в то время как при предварительном анализе результатов исследования EURO-SKI существенных различий по сохранению РБЛ между больными с MО4, MО4,5 и МО5 не выявлено [33]. Согласно нашим данным, вероятность сохранения БМО у больных с более глубоким МО (МО4,5) составила 58 % по сравнению с 10 % у больных с МО4 (р < 0,0002). Учитывая выявленные различия, возникает вопрос о допустимости отмены ИТК при уровне BCR-АBL, соответствующем только МО4 (BCR-ABL < 0,01 % и > 0,0032 %). После возобновления приема ИТК все больные быстро восстановили МО4 (медиана срока восстановления 3,1 месяца), а 6 из 8 больных с предыдущим МО4 впервые достигли более глубокого МО4,5 после возобновления приема ИТК.
В международных исследованиях также показана зависимость сохранения РБЛ от длительности глубокого МО [16][20][29]. Оценка длительности глубокого МО в настоящем исследовании также показала значимость этого фактора для сохранения РБЛ. Однако длительность глубокого МО в настоящем исследовании определялась от даты первого задокументированного глубокого МО. Сложности с точным определением длительности глубокого МО у больных со значительными сроками терапии были связаны с тем, что в первые годы применения ИТК молекулярно-генетические методы мониторинга МОБ еще не были повсеместно доступны и распространены. У части больных молекулярно-генетический мониторинг не был регулярным либо не проводился в стандартизированных лабораториях. В связи с этим определение времени первого достижения глубокого МО и, соответственно, общей длительности глубокого МО было затруднено.
Группа риска Sokal [21] в настоящем исследовании оказалась прогностически незначимой, тогда как при анализе результатов наблюдения в РБЛ у больных, которые наблюдались в предыдущие годы вне проспективного исследования, группа риска Sokal [21] оказалась единственным значимым фактором при многофакторном анализе [28]. Другие факторы, которые были проанализированы в исторической группе больных (возраст, пол, предлеченность ИФН, вид ИТК, длительность глубокого МО), не были значимыми. Такие факторы, как длительность терапии ИТК и глубина МО (МО4 или МО4,5), не были включены в анализ в исторической группе. Представляется целесообразным дальнейшее детальное изучение факторов сохранения РБЛ на основании всех накопленных данных в исторической и проспективной группе больных.
Симптомы СО и его продолжительность у больных ХМЛ после отмены ИТК были сопоставимы с описанными в крупных международных исследованиях по изучению РБЛ [18][24][25], однако частота развития СО в данном исследовании несколько выше, составив 42 %. Такой результат может быть связан с разными методами регистрации СО в различных исследованиях. В настоящем исследовании регистрация всех жалоб и симптомов, возникших после отмены ИТК, выполнялась проспективно. В некоторых других исследованиях проводился ретроспективный анализ данных по СО. Нами установлено, что более длительная терапия ИТК ассоциируется с развитием СО, и эти результаты согласуются с данными других крупных исследований [18][25]. Вторым фактором, ассоциированным с развитием СО, оказался старший возраст больных. В недавнем исследовании по применению мультипотентных мезенхимальных стволовых клеток (ММСК) у больных ХМЛ перед отменой ИТК выявлена пониженная экспрессия генов FGFR2 и MMP2 наряду со снижением общей суммарной клеточной продукции ММСК у больных с СО [34]. Эти изменения могут влиять на регенеративную способность соединительной ткани, являясь возможным механизмом развития СО. Выявлена тенденция к меньшей вероятности сохранения РБЛ у больных с СО, однако взаимосвязь между потерей БМО и развитием СО нуждается в изучении на больших когортах больных.
В настоящее время рекомендации по отмене ИТК вне клинических исследований включают как мнения экспертов [4], так и официальные руководства профессиональных сообществ: руководство ESMO в Европе [14], руководство NCCN в США [15].
Основное внимание уделяется обеспечению безопасности больных: необходимости проведения количественной ПЦР в стандартизованных лабораториях с чувствительностью метода не менее 4,5 lg и своевременному возобновлению лечения при молекулярном рецидиве. Интервал до получения результатов контрольных анализов не должен превышать 2–4 недель. В руководствах ESMO [14] и NCCN [15] указывается, что тип BCR-ABL транскрипта (р210, р190, р230) должен быть установлен до отмены ИТК, а T. Hughes и соавт. предостерегают от отмены ИТК у больных с атипичными транскриптами [4].
Возможность отмены терапии ИТК рекомендовано рассматривать только у больных ХФ ХМЛ без резистентности к ИТК в анамнезе [15] и с оптимальным ответом на ИТК [4][14]. Идеальными кандидатами для наблюдения в РБЛ являются больные, относящиеся к низкой и промежуточной группам риска по шкале Sokal [4][14], в рекомендациях NCCN группа риска не обсуждается [15].
По рекомендациям NCCN [15], показателем для возобновления лечения является потеря БМО, однако в рекомендациях ESMO показания к возобновлению терапии четко не определены [14].
Эксперты единодушны во мнении, что продолжительность глубокого МО перед отменой ИТК должна быть не менее 2 лет [4][14][15]. Однако вопрос о степени редукции опухолевого клона до отмены ИТК остается спорным. В американских рекомендациях отменять ИТК допустимо при стабильном МО4 [15], в европейских рекомендациях безопасным считается уровень MО4,5 и более [14]. Кроме того, существуют значительные различия в минимальной продолжительности терапии ИTK перед отменой терапии: от 3 лет по рекомендациям NCCN, до 8 лет по рекомендациям Т. Hughes и соавт. [4][15].
Отбор больных и понимание медицинских и социальных аспектов каждой конкретной ситуации также являются немаловажными для решения вопроса о наблюдении в РБЛ. Для ряда больных отмена лечения представляется более безопасным подходом, чем продолжение приема ИТК, которое может привести к развитию отдаленных НЯ и новых патологических состояний, увеличивающих риск смерти. Например, совокупный риск кардиоваскулярных событий (КВС) у больных, получающих ИТК2 дазатиниб или нилотиниб, может существенно перевешивать риск неудачной попытки отмены ИТК [34][35][36]. Соответственно, отмена ИТК для больных с изначальным промежуточным и высоким риском смерти от КВС (10–20 % и > 20 % в течение 10 лет согласно шкале Framingham [37]) представляется особенно актуальной. В подобных ситуациях возможен и другой подход — уменьшение доз ИТК с целью снижения рисков развития КВС [38][39]. Могут иметь место и другие веские причины для прекращения терапии ИTK: токсичность терапии, беременность, личные мотивы [28].
В то же время у больных с глубоким МО, не имеющих побочных явлений, например при терапии иматинибом, медицинских показаний для прекращения приема препаратов меньше, так как требуется минимальная частота контроля МОБ (один раз в 6 месяцев), отсутствуют финансовые или личные стимулы для прекращения терапии. Больные также могут изъявить желание продолжить лечение из-за страха потери БМО, прогрессии ХМЛ. В нашем исследовании 39 (26 %) потенциальных кандидатов отказались от участия из-за страха рецидива или невозможности посещения центра. Соответственно, риски и преимущества наблюдения в РБЛ необходимо оценивать в каждом конкретном случае и подробно обсуждать их с больным.
Таким образом, данное проспективное исследование позволило наблюдать в РБЛ 98 взрослых больных ХМЛ, имевших стабильный глубокий МО. С учетом соответствия полученных результатов выживаемости без потери БМО и данных крупных международных исследований эффективность изучаемого метода соответствует ожидаемой. Безопасность наблюдения в РБЛ подтверждается 100 % отсутствием прогрессии заболевания и быстрым восстановлением БМО после возобновления терапии ИТК. Дополнительной ценностью наблюдения за больными в РБЛ является возможность купирования НЯ терапии ИТК. Осложнения метода с клинически значимой симптоматикой (СО) не превышали ожидаемых значений и поддавались коррекции.
Вопрос о селекции наилучших кандидатов для отмены ИТК и наблюдения в РБЛ остается открытым. В новые клинические рекомендации по терапии ХМЛ European LeukemiaNet 2020 включен перечень обязательных требований при рассмотрении возможности наблюдения в РБЛ: обязательные, минимальные и оптимальные критерии [40]. Оптимальными критериями признаны длительность терапии ИТК более 5 лет, длительность глубокого МО4 не менее 3 лет и глубокого МО4,5 не менее 2 лет. Обязательными критериями являются хроническая фаза ХМЛ, мотивированность больного и его согласие на частый мониторинг после отмены терапии, доступ к стандартизированной молекулярной лаборатории с возможностью быстрого получения результата. Наблюдение в РБЛ не рекомендовано при резистентности к терапии ИТК в анамнезе, атипичном транскрипте — данные характеристики не входят в перечень минимальных требований по наблюдению в РБЛ.
В Российской Федерации новые принципы ведения больных ХМЛ, включающие наблюдение в РБЛ, в настоящее время только начинают внедряться в клиническую практику. В обновленные российские клинические рекомендации внесена опция по наблюдению в РБЛ [41], основные принципы отбора больных совпадают с рекомендациями европейских экспертов. Чрезвычайно важными являются обеспечение контроля МОБ после отмены ИТК и своевременное обеспечение больных ИТК в случае развития молекулярного рецидива. Потенциальные медицинские риски продолжения и отмены терапии ИTK, понимание всех за и против данного подхода должны быть учтены при оптимизации длительной терапии ИТК.
Список литературы
1. Gugliotta G., Castagnetti F., Palandri F. et al. Gruppo Italiano Malattie Ematologi chedell’ Adulto CML Working Party. Frontline imatinib treatment of chronic myeloid leukemia: no impact of age on outcome, a survey by the GIMEMA CML Working Party. Blood. 2011; 117(21): 5591–9. DOI: 10.1182/blood-2010-12-324228.
2. Hehlmann R., Lauseker M., Saußele S. et al. Assessment of imatinib as first-line treatment of chronic myeloid leukemia: 10-year survival results of the randomized CML study IV and impact of non-CML determinants. Leukemia. 2017; 31: 2398–406. DOI: 10.1038/leu.2017.253.
3. Brunner A.M., Campigotto F., Sadrzadeh H. et al. Trends in all-cause mortality among patients with chronic myeloid leukemia: a Surveillance, Epidemiology, and End Results database analysis. Cancer. 2013; 119(14): 2620–9. DOI: 10.1002/cncr.28106.
4. Hughes T.P., Ross D.M. Moving treatment-free remission into mainstream clinical practice in CML. Blood. 2016; 128(1): 17-23. DOI: 10.1182/blood-2016-01-694265.
5. Saussele S., Richter J., Hochhaus A., Mahon F.X. The concept of treatmentfree remission in chronic myeloid leukemia. Leukemia. 2016; 30: 1638–47. DOI: 10.1038/leu.2016.115.
6. Mahon F-X., Rea D., Guilhot J. et al. Discontinuation of imatinib in patients with chronic myeloid leukaemia who have maintained complete molecular remission for at least 2 years: the prospective, multicentre Stop Imatinib (STIM) trial. Lancet Oncol. 2010; 11(11): 1029–35. DOI: 10.1016/S1470-2045(10)70233-3.
7. Hehlmann R., Muller M.C., Lauseker M. et al. Deep molecular response is reached by the majority of patients treated with imatinib, predicts survival, and is achieved more quickly by optimized high-dose imatinib: results from the randomized CMLstudy IV. J Clin Oncol. 2014; 32: 415–23. DOI: 10.1200/JCO.2013.49.9020.
8. Rea D., Cayuela J.M. Treatment-free remission in patients with chronic myeloid leukemia. Int J Hematol. 2018; 108(4): 355–64. DOI: 10.1007/s12185-0172295-0.
9. Etienne G., Guilhot J., Rea D. et al. Long-term follow-up of the French Stop Imatinib (STIM1) study in patients with chronic myeloid leukemia. J Clin Oncol. 2017; 35(3): 298–305. DOI: 10.1200/JCO.2016.68.2914.
10. Campiotti L., Suter M.B., Guasti L. et al. Imatinib discontinuation in chronic myeloid leukaemia patients with undetectable BCR-ABL transcript level: A systematic review and a meta-analysis. Eur J Cancer. 2017; 77: 48–56. DOI: 10.1016/j.ejca.2017.02.028.
11. Rousselot P., Charbonnier A., Cony-Makhoul P. et al. Loss of major molecular response as a trigger for restarting tyrosine kinase inhibitor therapy in patients with chronic-phase chronic myelogenous leukemia who have stopped imatinib after durable undetectable disease. J Clin Oncol. 2014; 32(5): 424–30. DOI: 10.1200/JCO.2012.48.5797.
12. Rea D., Nicolini F.E., Tulliez M. et al. Discontinuation of dasatinib or nilotinib in chronic myeloid leukemia: interim analysis of the STOP 2G-TKI study. Blood. 2017; 129(7): 846–54. DOI: 10.1182/blood-2016-09-742205.
13. Saussele S., Richter J., Guilhot J. et al. Discontinuation of tyrosine kinase inhibitor therapy in chronic myeloid leukaemia (EURO-SKI): a prespecified interim analysis of a prospective, multicentre, non-randomised, trial. Lancet Oncol. 2018; 19(6): 747–57. DOI: 10.1016/S1470-2045(18)30192-X.
14. Hochhaus A., Saussele S., Rosti G. et al. ESMO Guidelines Committee. Chronic myeloid leukaemia: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2017; 28(suppl 4): iv41–51. DOI: 10.1093/annonc/mdx219.
15. Radich J., Deininger M., Abboud C. et al. NCCN Clinical practice guidelines in oncology. Chronic Myeloid Leukemia Version I 2018 — July 26, 2017.
16. Ross D.M., Branford S., Seymour J.F. et al. Safety and efficacy of imatinib cessation for CML patients with stable undetectable minimal residual disease: results from the TWISTER study. Blood. 2013; 122(4): 515–22. DOI: 10.1182/blood-2013-02-483750.
17. Rousselot P., Charbonnier A., Cony-Makhoul P. et al. Loss of major molecular response as a trigger for restarting tyrosine kinase inhibitor therapy in patients with chronic-phase chronic myelogenous leukemia who have stopped imatinib after durable undetectable disease. J Clin Oncol. 2014; 32: 424–30. DOI: 10.1200/JCO.2012.48.5797.
18. Lee S.E., Choi S.Y., Song H.Y. et al. Imatinib withdrawal syndrome and longer duration of imatinib have a close association with a lower molecular relapse after treatment discontinuation: the KID study. Haematologica. 2016; 101: 717–23. DOI: 10.3324/haematol.2015.139899.
19. Richter J., Mahon F-X., Guilhot J. et al. Stopping tyrosine kinase inhibitors in a very large cohort of European chronic myeloid leukemia patients: Results of the EURO-SKI trial. 21st EHA Congress; Copenhagen, Denmark. Haematologica. 2016; 101, S145.
20. Kim D., Bence-Bruckler I., Forrest D.L. et al. Interim results of the Canadian Tyrosine Kinase Inhibitor Discontinuation trial for 2nd attempt of treatment free remission: treatment free remission accomplished by dasatinib (TRAD). American Society of Hematology (ASH). Proceedings of the 59th ASH Annual Meeting; Atlanta, GA: Blood. 2017; 130(1), Abstract 1622.
21. Sokal J.E., Cox E.B., Baccarani M. et al. Prognostic discrimination in “goodrisk” chronic granulocytic leukemia. Blood. 1984; 63(4): 789–99.
22. Петрова А.Н., Челышева Е.Ю., Туркина А.Г. Ремиссия без лечения у больных хроническим миелолейкозом: обзор литературы. Онкогематология. 2019; 14(3): 12–22. DOI: 10.17650/1818-8346-2019-14-3-12-22.
23. Cross N.C., White H.E., Müller M.C. et al. Standardized definitions of molecular response in chronic myeloid leukemia. Leukemia. 2012; 26(10): 2172–5. DOI: 10.1038/leu.2012.104.
24. Richter J., Söderlund S., Lübking A. et al. Musculoskeletal pain in patients with chronic myeloid leukemia after discontinuation of imatinib: a tyrosine kinase inhibitor withdrawal syndrome? J Clin Oncol. 2014; 32(25): 2821–3. DOI: 10.1200/JCO.2014.55.6910.
25. Berger M.G., Pereira B., Rousselot P. et al. Longer treatment duration and history of osteoarticular symptoms predispose to tyrosine kinase inhibitor withdrawal syndrome. British Journal of Haematology. 2019; 187(3): 337–46. DOI: 10.1111/bjh.16083.
26. Pfirrmann M., Baccarani M., Saussele S. et al. Prognosis of long-term survival considering disease-specific death in patients with chronic myeloid leukemia. Leukemia. 2016; 30(1): 48–56. DOI: 10.1038/leu.2015.261.
27. Petrova A.N., Chelysheva E.Y., Shukhov O.A. et al. SOHO state of the art updates and next questions: Withdrawal syndrome after tyrosine kinase inhibitor discontinuation in patients with chronic myeloid leukemia in the Russian prospective study RU-SKI. Clin Lymph Myeloma Leuk. 2020; 20(5): 267–71. DOI: 10.1016/j.clml.2019.12.019.
28. Туркина А.Г., Челышева Е.Ю., Шуваев В.А. и др. Результаты наблюдения больных хроническим миелолейкозом с глубоким молекулярным ответом без терапии ингибиторами тирозинкиназ. Терапевтический архив. 2017; 89(12): 86–96. DOI: 10.17116/terarkh2017891286-96.
29. Imagawa J., Tanaka H., Okada M. et al. Discontinuation of dasatinib in patients with chronic myeloid leukaemia who have maintained deep molecular response for longer than 1 year (DADI trial): a multicentre phase 2 trial. Lancet Haematol. 2015; 2(12): e528–35. DOI: 10.1016/S2352-3026(15)00196-9.
30. Hughes T., Boquimpani C., Takahashi N. et al. Durable treatment free remission (TFR) after stopping second-line nilotinib (NIL) in patients (PTS) with chronic myeloid leukemia in chronic phase (CML-CP): ENESTOP 96-wk update. 22nd EHA Congress; Madrid, Spain. Haematologica. 2017; 102: P257.
31. Tasigna [prescribing information]. East Hanover, NJ: Novartis Pharmaceuticals Corp; 2019. https://www.novartis.us/sites/www.novartis.us/files/tasigna.pdf.
32. Mori S., Vagge E., le Coutre P. et al. Age and PCR can predict relapse in CML patients who discontinued imatinib: the ISAV study. Am J Hematol. 2015; 90(10): 910–4. DOI: 10.1002/ajh.24120.
33. Mahon F-X., Richter J., Guilhot J. et al. Interim analysis of a pan European stop tyrosine kinase inhibitor trial in chronic myeloid leukemia: The EURO-SKI study. 56th ASH Annual Meeting; San Francisco, CA. Blood. 2014; 124: A151.
34. Laneuville P. When to stop tyrosine kinase inhibitors for the treatment of chronic myeloid leukemia. Curr Treat Options Oncol. 2018; 19: 15. DOI: 10.1007/s11864-018-0532-2.
35. Hochhaus A., Saglio G., Hughes T.P. et al. Long-term benefits and risks of frontline nilotinib vs imatinib for chronic myeloid leukemia in chronic phase: 5-year update of the randomized ENESTnd trial. Leukemia. 2016; 30(5): 1044–54. DOI: 10.1038/leu.2016.5.
36. Cortes J.E., Saglio G., Kantarjian H.M. et al. Final 5-year study results of DASISION: the dasatinib versus imatinib study in treatment-naive chronic myeloid leukemia patients trial. J Clin Oncol. 2016; 34(20): 2333–40. DOI: 10.1200/JCO.2015.64.8899.
37. D’Agostino R.B.Sr., Vasan R.S., Pencina M.J. et al. General cardiovascular risk profile for use in primary care: the Framingham Heart Study. Circulation. 2008; 117(6): 743–53. DOI: 10.1161/CIRCULATIONAHA.107.699579.
38. Clark R.E., Polydoros F., Apperley J.F. et al. De-escalation of tyrosine kinase inhibitor dose in patients with chronic myeloid leukaemia with stable major molecular response (DESTINY): an interim analysis of a non-randomised, phase 2 trial. Lancet Haematol. 2017; 4(7): e310–6. DOI: 10.1016/S2352-3026(17)30066-2.
39. Clark R.E., Polydoros F., Apperley J.F. et al. De-escalation of tyrosine kinase inhibitor therapy before complete treatment discontinuation in patients with chronic myeloid leukaemia (DESTINY): a non-randomised, phase 2 trial. Lancet Haematol. 2019; 6(7): e375–83. DOI: 10.1016/S2352-3026(19)30094-8.
40. Hochhaus A., Baccarani M., Silver R.T. et al. European LeukemiaNet 2020 recommendations for treating chronic. Leukemia. 2020; 34(3): 1–19. DOI: 10.1038/s41375-020-0776-2.
41. Клинические рекомендации по диагностике и лечению хронического миелоидного лейкоза. Министерство здравоохранения Российской Федерации. 2020. http://cr.rosminzdrav.ru/#!/schema/120.
Об авторах
А. Г. ТуркинаРоссия
Туркина Анна Григорьевна, доктор медицинских наук, профессор, руководитель научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
А. Н. Петрова
Россия
Петрова Анна Николаевна, аспирант научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
тел.: +7 (495) 612-16-36, +7 (917) 519-32-66
Е. Ю. Челышева
Россия
Челышева Екатерина Юрьевна, кандидат медицинских наук, ведущий научный сотрудник научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
О. А. Шухов
Россия
Шухов Олег Александрович, кандидат медицинских наук, старший научный сотрудник научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
Н. Н. Цыба
Россия
Цыба Николай Николаевич, доктор медицинских наук, аналитик научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
А. К. Голенков
Россия
Голенков Анатолий Константинович, доктор медицинских наук, профессор, руководитель отделения клинической гематологии и иммунотерапии
129110, Москва
Л. Л. Высоцкая
Россия
Высоцкая Людмила Леонидовна, кандидат медицинских наук, старший научный сотрудник отделения клинической гематологии и иммунотерапии
129110, Москва
А. В. Быкова
Россия
Быкова Анастасия Витальевна, врач научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
И. С. Немченко
Россия
Немченко Ирина Семеновна, кандидат медицинских наук, врач научноконсультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
Г. А. Гусарова
Россия
Гусарова Галина Анатольевна, кандидат медицинских наук, врач научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
О. М. Поспелова
Россия
Поспелова Ольга Михайловна, врач научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
М. А. Гурьянова
Россия
Гурьянова Марина Анатольевна, врач научно-консультативного отделения химиотерапии миелопролиферативных заболеваний
125167, Москва
И. С. Мартынкевич
Россия
Мартынкевич Ирина Степановна, доктор биологических наук, руководитель лаборатории молекулярной генетики
191024, Санкт-Петербург
А. О. Абдуллаев
Россия
Абдуллаев Адхамжон Одилович, кандидат медицинских наук, старший научный сотрудник лаборатории молекулярной гематологии заболеваний
125167, Москва
А. Б. Судариков
Россия
Судариков Андрей Борисович, доктор биологических наук, руководитель лаборатории молекулярной гематологии заболеваний
125167, Москва
С. М. Куликов
Россия
Куликов Сергей Михайлович, кандидат технических наук, руководитель информационно-аналитического отдела заболеваний
125167, Москва
В. Г. Савченко
Россия
Савченко Валерий Григорьевич, академик РАН, доктор медицинских наук, профессор, генеральный директор
125167, Москва
Рецензия
Для цитирования:
Туркина А.Г., Петрова А.Н., Челышева Е.Ю., Шухов О.А., Цыба Н.Н., Голенков А.К., Высоцкая Л.Л., Быкова А.В., Немченко И.С., Гусарова Г.А., Поспелова О.М., Гурьянова М.А., Мартынкевич И.С., Абдуллаев А.О., Судариков А.Б., Куликов С.М., Савченко В.Г. Результаты проспективного исследования по наблюдению больных хроническим миелолейкозом после прекращения терапии ингибиторами тирозинкиназ. Гематология и трансфузиология. 2020;65(4):370-385. https://doi.org/10.35754/0234-5730-2020-65-4-370-385
For citation:
Turkina A.G., Petrova A.N., Chelysheva E.Yu., Shukhov O.A., Tsyba O.N., Golenkov A.K., Vysotskaia L.L., Bykova A.V., Nemchenko I.S., Gusarova G.A., Pospelova O.M., Gurianova M.A., Martynkevich I.S., Abdullaev A.O., Sudarikov A.B., Kulikov S.M., Savchenko V.G. A prospective study of the monitoring of patients with chronic myeloid leukemia upon withdrawal of tyrosine kinase inhibitor therapy. Russian journal of hematology and transfusiology. 2020;65(4):370-385. (In Russ.) https://doi.org/10.35754/0234-5730-2020-65-4-370-385











































